Экстренная медицина
Экстренная медицина
Одним из частых, грозных, нередко смертельных, осложнений переломов костей в раннем периоде после травмы является тромбоэмболия легочной артерии. По сводной статистике, летальность от тромбоэмболии легочной артерии составляет 10—20%. Тромбоэмболия легочной артерии наблюдается главным образом при переломах нижних конечностей.
Главным источником тромбов является тромбоз глубоких вен голени, бедра, таза. Установлено флебографическим методом, что в первые 6—10 дней после травмы флеботромбоз развивается у 60% больных.
Предрасполагающими факторами развития флеботромбоза при травмах нижних конечностей являются замедление кровотока в венах конечностей при постельном режиме и длительной иммобилизации, нарушение оттока крови из поврежденной конечности вследствие сдавления тканей гематомой и развивающимся травматическим отеком, а также- поступлением в кровяное русло тканевого тромбопластина из поврежденных тканей. Определенную роль в возникновении тромбоза в глубоких венах голени играет длительное давление на область икроножных мышц. Кроме флеботромбоза, тромбоэмболические осложнения могут быть обусловлены тромбофлебитом нижних конечностей и хронической венозной недостаточностью. Почти у всех больных с переломами костей нижних конечностей наблюдаются изменения гемокоагулограммы в сторону гиперкоагуляции, что является важным фактором, способствующим развитию флеботромбоза и последующей тромбоэмболии легочной артерии.
Своевременная ранняя диагностика тромбоза глубоких вен затрудняется из-за того, что нередко флеботромбоз протекает без выраженных клинических проявлений, а если появляются отек и боли в ноге, то их связывают с переломом.
Диагноз тромбоэмболии легочной артерии ставится значительно реже, чем это бывает в действительности. Основной причиной этого является трудность диагностики.
Известны два варианта развития и клинического течения тромбоэмболии легочной артерии (ТЭЛА).
1. Молниеносная эмболия крупным тромбом, приводящая к немедленной смерти.
2. Постепенно развивающийся тромбоз легочной артерии.
Первый вариант эмболии развивается внезапно, чаще у больных, длительно пребывающих на строгом постельном режиме, когда изменяется режим и больной начинает вставать.
Клиника тромбоэмболии характеризуется внезапным резким ухудшением состояния больного, вплоть до коллапса, сознание теряется, появляются цианоз, особенно верхней половины туловища, одышка. Иногда этому предшествуют чувство удушья, боли за грудиной, симулирующие инфаркт миокарда, коллапс прогрессирует, вскоре может наступить остановка сердца. При медленно развивающемся тромбозе легочной артерии можно более отчетливо наблюдать клиническую картину.
Наиболее частым симптомом является расстройство дыхания, развивается диспноэ или нарастающая тахипноэ с чувством нехватки воздуха. В первый период тромбоэмболии не удается выявить каких-либо физикальных симптомов. Шум трения плевры является признаком инфаркта легкого и возникает позже. Иногда тромбоэмболия легочной артерии проявляется в виде астматического статуса. Иногда тромбоэмболию легочной артерии принимают за острую сердечную недостаточность, пневмонию или инфаркт миокарда. Тромбоэмболия чаще возникает у лиц пожилого и старческого возраста и у лиц с соматическими сопутствующими заболеваниями (атеросклероз, гипертоническая болезнь, хронические заболевания), создающими гиперкоагуляционный фон крови.
Оперативные вмешательства, произведенные у больных с переломами, также способствуют возникновению тромбоэмболии легочной артерии. Клиническую картину тромбоза глубоких вен травмированной или здоровой конечности можно выявить в день развития тромбоэмболии легочной артерии. Тромбоэмболия легочной артерии возникает в первые 2 нед после травмы или операции. Инфаркт легкого составляет около 10% случаев. Клинические признаки тромбоэмболии легочной артерии достаточно выражены. Первым признаком является внезапно возникающая острая, прокалывающая боль в какой-либо половине грудной клетки, реже за грудиной, сопровождающаяся чувством нехватки воздуха, страха, иногда головокружением и тошнотой. Через несколько часов повышается температура, понижается артериальное давление, возникают тахикардия, одышка, цианоз губ, акроцианоз, гиперемия щек или резкая бледность.
При аускультации легких отмечается ослабление дыхания на пораженной стороне, а через несколько часов выслушивается шум трения плевры. Влажные хрипы появляются через несколько дней при развитии инфарктной пневмонии, последняя сопровождается иногда геморрагическим выпотом в плевральную полость. Кровохарканье появляется на 3—7-й день. При аускультации следует обращать внимание на появление акцента II тона над легочной артерией, изменений на ЭКГ в виде признаков нагрузки на правое сердце и гипоксии миокарда. Нарушение ритма сердечной деятельности проявляется в виде пароксизма мерцательной тахиаритмии и пароксизмальной тахикардии. Электрокардиографические изменения могут быть такими же, как при инфаркте миокарда (гипоксия миокарда, аритмия). Рентгенологическая картина при тромбоэмболии легочной артерии дает пневмониеподобные тени, обеднение сосудистого рисунка легочных полей, «обрубленный» корень легкого, расширение корней легкого, повышение уровня диафрагмы на стороне поражения, конусовые уплотнения на поверхности плевры, в нижних отделах легкого изменения гемокоагулограммы в сторону гиперкоагуляции. Информативным тестом является время свертываемости крови, которое укорачивается. Протромбиновый индекс около 100% и выше.
Профилактика флеботромбоза, следовательно и тромбоэмболии легочной артерии, сводится к назначению с первых дней после травмы дегидратационных препаратов и антикоагулянтов непрямого действия, а также бинтованию эластическим лечебным бинтом здоровой нижней конечности, ранней лечебной гимнастики.
Лечение тромбоэмболии легочной артерии должно быть комплексным, под чем подразумевается назначение антикоагулянтов прямого и непрямого действия, дезагрегационных средств, сосудорасширяющих и сердечно-сосудистых антигистаминных препаратов.
При такой терапии удается добиться положительных результатов. Рецидивы тромбоэмболии легочной артерии возникали иногда у больных на фоне лечения антикоагулянтами непрямого действия, после длительной терапии антикоагулянтами прямого действия (фибринолизин, гепарин) при протромбине 45—60%.
При установленном диагнозе тромбоэмболии легочной артерии терапия начинается с внутривенного введения гепарина 10 000 ЕД и фибринолизина 100 000 ЕД (или стрептазы) капельно в течение 6 ч. Свертываемость крови поддерживается до 20 мин. В дальнейшем гепарин вводится по 5000 ЕД через каждые 4 ч внутривенно. Спустя 2 сут дозу гепарина снижают до 20 000 ЕД (по 5000 4 раза), а затем до 10 000 ЕД (по 2500 4 раза). После стабилизации свертывающей системы крови спустя 6 дней переходят к назначению антикоагулянтов непрямого действия — фенилина по 0,03 г 3 раза. В целях уменьшения вязкости крови и улучшения микроциркуляции вводят 800 мл реополиглюкина капельно в течение суток с добавлением 3 мл 1% раствора витамина РР и 5% раствора витамина С. В комплекс лечения дополнительно внутривенно вводят по 200 мл 0,5% раствора новокаина и 5% раствора глюкозы. Из спазмолитических средств назначают 2 мл 2% раствора но-шпы и 1 мл внутривенно комплами-на.
Наиболее эффективным в диагностике тромбоэмболии легочной артерии является ангиопульмонография, этот метод небезопасный, но с другой стороны, если при ангиографии выявляется тромбоэмболия, то через катетер, располагающийся в соответствующей ветви легочной артерии, можно ввести стрептазу или фибринолизин и продолжить лечение гепарином.
Под рентгеновским контролем введенного рентгеноконтрастного специального катетера, после реканализации тромба через катетер вводят лизирующие тромб средства — 250 000 ЕД стрептазы в течение 15—20 мин, затем 1 000 000 ЕД стрептазы кэчельно внутривенно в течение 6—7 ч. После окончания лечения стрептазой продолжают лечение гепарином. Суточная доза гепарина 60 000—80 000 ЕД, постепенно в течение 6—7 дней ее уменьшают до 10 000 ЕД, после чего назначают антикоагулянты непрямого действия.
Травматология и ортопедия. Юмашев Г.С., 1983г.
Источник
Электронный научный журнал
Современные проблемы науки и образования
ISSN 2070-7428
«Перечень» ВАК
ИФ РИНЦ = 0,931
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Федоров В.Г. 1
Кузин И.В. 1
Шапранов О.Н. 2
1 ФГБОУ ВО «Ижевская государственная медицинская академия Минздрава России»
2 БУЗ УР «1 РКБ МЗ УР»
Одним из факторов, влияющих на исход переломов костей нижних конечностей и сроки оперативного лечения, являются венозные тромбоэмболические осложнения (ВТЭО), в частности тромбоз глубоких вен (ТГВ). Цель исследования: провести ретроспективное изучение данных о частоте и локализации ТГВ у пациентов с переломами костей нижних конечностей в травматологическом отделении 1 РКБ г. Ижевска за 2018 г. Исследование включало 311 пациентов (S72.0-72.4: S82.1-S82.6): 90 пациентов с переломами шейки бедра; 137 пациентов с переломами других отделов бедра; 84 пациента с переломами костей голени. У 44 пациентов (14%) выявлено ТГВ нижних конечностей: при переломе бедренной шейки в14,4%; при переломе диафиза и дистального отдела бедренной кости в 13,1%; при переломе диафиза костей голени в 15,5%. Из них у 18 пациентов (41% случаев) выявлен эмболоопасный тромб. Перед остеосинтезом 6 пациентам установлен кава-фильтр, 1 пациенту выполнена операция Троянова–Тренделенбурга. 5 пациентам из них отменена операция на конечности ввиду отягощенной сопутствующей патологии. Скрининговое УЗИ сосудов нижних конечностей должно выполняться всем пациентам в ближайшие сутки после травмы. Назначение антикоагулянтов обязательно до и после операции.
тромбоэмболические осложнения
втэо
переломы бедра
переломы голени
политравма
узи сосудов нижних конечностей
1. Верткин А.Л., Шевцова В.А., Сокол А.А. Длительная иммобилизация — неизученная реальность // Главврач. 2013. № 4. С. 36-42.
2. Гураль К.А., Протасов Е.Ю. Сроки и объем оперативного вмешательства при политравме // Сибирский медицинский журнал (г. Томск). 2008. Т. 23. № 3-2. С. 50-59.
3. Скороглядов А.В., Ершов Д.С., Егиазарян К.А., Ратьев А.П. Встречаемость и закономерность течения тромбоза глубоких вен нижних конечностей при эндопротезировании тазобедренного сустава, современная реальность // Московский хирургический журнал. 2014. № 3(37). С.45-50.
4. Асамов Р.Э., Туляков Р.П., Муминов Ш.М., Дадамьянц Н.Г., Шукуров Б.И., Валиев Э.Ю. Бессимптомные флеботромбозы и наследственные тромбофилии у больных со скелетной травмой // Ангиология и сосудистая хирургия. 2008. № 14(3). С. 73-76.
5. Профилактика венозных тромбоэмболических осложнений в травматологии и ортопедии. Российские клинические рекомендации // Травматология и ортопедия России. 2012. Прил. 1(63). С. 1-24.
6. Анкин Н.Л., Петрик Т.М., Ладыка В.А., Роенко В.В. Предоперационная распространенность тромбоза вен нижних конечностей у больных с переломами шейки бедренной кости // Травма. 2016. Т. 17. № 4. С. 66-69.
7. Song K., Yao Y., Rong Z., Shen Y., Zheng M., Jiang Q. The preoperative incidence of deep vein thrombosis (DVT) and its correlation with postoperative DVT in patients undergoing elective surgery for femoral neck fractures. Arch Orthop Trauma Surg. 2016. V. 136 (10).Р. 1459-1464.
8. Barrera LM, Perel P, Ker K, Cirocchi R, Farinella E, Morales Uribe CH. Thromboprophylaxis for trauma patients. Cochrane Database Syst Rev. 2013. V. 3. Р. CD008303. DOI: 10.1002/14651858.CD008303.pub2.
9. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений // Флебология. № 2015. № 4 (2). С. 5-7.
10. Власов С.В., Сафронов Н.Ф., Власова И.В., Евсюков А.В., Милюков А.Ю. Тромбоэмболические осложнения при лечении проксимальных переломов бедренной кости // Политравма. 2012. № 3. С. 23-28.
11. Писарев В.В., Львов С.Е., Кутырева О.И., Молчанов О.С. Особенности антеградного кровотока и венозные тромбоэмболические осложнения у больных с переломами костей голени и бедра // Травматология и ортопедия России. 2009. № 2. С. 33-38.
12. Ho WK, Hankey GJ, Lee CH, Eikelboom JW. Venous thromboembolism: diagnosis and management of deep venous thrombosis. Med. J. Aust. 2005. V. 182(9). Р. 476-481.
13. Алабут А.В. Тактика активной профилактики тромбоэмболических осложнений при эндопротезировании крупных суставов // Медицинский вестник Северного Кавказа. 2011. № 1. С. 49-51.
14. Shin WC, Woo SH, Lee SJ, Lee JS, Kim C, Suh KT. Preoperative prevalence of and risk factors for venous thromboembolism in patients with a Hip fracture: an indirect multidetector CT venography study. Bone Joint Surg Am. 2016. V. 98(24). Р. 2089-2095. DOI: 10.2106/JBJS.15.01329.
15. Ефремова О.И., Кириенко А.И., Лебедев И.С., Андрияшкин А.В., Грищенкова А.С., Коробушкин Г.В. Венозные тромбоэмболические осложнения на фоне антикоагулянтной профилактики у пациентов с показаниями к операции при костной травме: данные поперечного исследования // Флебология. 2018. № 1. С. 12-16.
Теоретически пациентам с переломами костей нижних конечностей необходимо оперативное вмешательство в течение первых нескольких суток. Отсрочка оперативного вмешательства увеличивает риск несращений и асептических некрозов костной ткани, также велик риск системных осложнений (пневмонии, пролежней и иных, особенно у возрастных пациентов) в связи с длительным нахождением пациента в вынужденном положении (скелетное вытяжение или/и тяжелое состояние). При задержке оперативного вмешательства увеличивается время нахождения пациента в стационаре и время иммобилизации пораженной конечности, ухудшается качество жизни больного. Авторами было показано, что при политравме, если «…объем оперативных вмешательств, относящихся к неотложным, проведен при поступлении (в первые 6 часов после травмы), реакция – стресс наблюдается в течение первых 2 суток, и уже к исходу вторых суток переходит в реакцию тренировки» [1, 2].
Одним из факторов, влияющих на исход травмы и сроки оперативного лечения, являются венозные тромбоэмболические осложнения (ВТЭО), в частности тромбоз глубоких вен (ТГВ) у пациентов с переломами костей нижних конечностей, развивающийся в результате прямого травматического воздействия на стенку сосуда и гиперкоагуляции. В связи с опасностью развития такого жизнеугрожающего осложнения, как тромобоэмболия легочной артерии (ТЭЛА) при тромбозе глубоких вен, практически все хирурги воздерживаются от раннего оперативного вмешательства. В дооперационный период стационарного лечения фактором риска ТГВ служит длительное обездвиживание больного, который до момента стабильного остеосинтеза и вертикализации часто находится на скелетном вытяжении или в гипсовой повязке в профильном отделении либо в отделении интенсивной терапии, соответственно вероятность развития ВТЭО повышается более чем в 10 раз [3].
У пациентов c переломами костей нижних конечностей, по данным литературы, частота развития ВТЭО при отсутствии специфической профилактики может достигать 60%, а ТЭЛА выявляется до 20% случаев. «Установлено, что частота выявления бессимптомного тромба нижней полой вены у пострадавших с переломами костей таза и нижних конечностей составляет 17,5%» [4, 5]. При травмах проксимального эпиметафиза бедренной кости на УЗИ исследовании вен ТГВ наблюдаются, по данным авторов, в 36,5% случаев. В этой же статье авторы указывают, что «применение антиагрегантов в качестве профилактики ВТОЭ … недопустимо в качестве единственного метода…» [3]. Необходимо иметь в виду, что если при УЗИ вен нижних конечностей тромбы в венах при госпитализации не выявлены (в первые сутки после травмы), то при повторном обследовании на 2–5-й день тромбоз бедренной вены без признаков флотации выявлен у 4%, в более поздние сроки (5–7-й дни) тромбоз выявлен уже у 20% пациентов [6]. Почти аналогичные данные получены Song K с соавторами [7], которые выявили ТГВ в 29,4% случаев при травмах костей нижних конечностей в дооперационном периоде. Авторы связывают такой процент с длительной иммобилизацией, при этом отмечают, что «у 66,7% пациентов, у которых после операции был диагностирован ТГВ, тромб находился в том же месте, что и до операции». Основной целью в дооперационном периоде является применение профилактических мер, которые должны включать механические и фармакологические мероприятия. На основании метаанализа (n=3005) L.M. Barrera с соавторами пришли к выводу, что пациенты, «получавшие как механическую, так и фармакологическую профилактику, имели более низкий риск развития ТГВ» [8].
Цель исследования: провести ретроспективное изучение историй болезни и определить частоту, характер и локализацию тромбозов глубоких вен у пациентов с переломами костей нижних конечностей в травматологическом отделении 1 РКБ г. Ижевска за 2018 г.
Материал и методы исследования
В наше исследование мы включили пациентов с травмами нижних конечностей, госпитализированных в травматологическое отделение 1 РКБ г. Ижевска в 2018 г.
По виду травмы все госпитализированные были разделены на 3 группы: первая – с переломами шейки бедренной кости (S72.0), вторая группа – с переломами других отделов бедренной кости (S72.1-72.4) и третья группа – с переломами костей голени (S82.1-S82.6).
В 2018 г. в травматологическое отделение с изучаемой травмой были госпитализированы 311 пациентов:
· 90 пациентов с переломами шейки бедренной кости (ШБК);
· 137 пациентов с переломами других отделов бедренной кости (ДОБК);
· 84 пациента с переломами костей голени, преимущественно диафиза большеберцовой кости (ДБбК).
Гендерный состав, возраст и локализация травмы больных представлены в таблице 1.
Таблица 1
Вид и локализация травмы, пол, возраст госпитализированных
Локализация переломов | Пол пациентов | Вид травмы | Возраст пациентов | |||||
Мужской | Женский | Изолированная | Множественная или сочетанная | до 50 лет | 51–60 лет | 61–70 лет | 71 год и старше | |
Шейка бедра | 27 30% | 63 70% | 85 94,4% | 5 5,6% | 5 5,8% | 14 15,5% | 16 17,7% | 55 61% |
Другие отделы бедра | 89 65% | 48 35% | 106 77,4% | 31 22,6% | 27 19,7% | 21 15,3% | 28 20,4% | 61 44,6% |
Перелом костей голени | 76 90,5% | 8 9,5% | 45 53,6% | 39 46,4% | 34 40,5% | 17 20,2% | 25 29,8% | 8 9,5% |
Переломы ШБК наблюдались в основном при изолированной травме у лиц женского пола, возраст которых составлял 68±7 лет. В то же время переломы других отделов бедра выялялись преимущественно у мужчин (возраст 59±15 лет) при изолированной травме. Переломы костей голени практически с одинаковой частотой встречались как при сочетанной, так и при изолированной травме у лиц мужского пола, возраст которых составил 48±14 лет.
Всем больным с травмами нижних конечностей при поступлении в стационар производили УЗИ сосудов нижних конечностей (если данное исследование не было проведено в медучреждении предыдущего этапа оказания медицинской помощи).
С момента госпитализации все больные в зависимости от показаний получали профилактическую либо лечебную антикоагулянтную терапию в виде инъекционных или таблетированных препаратов.
Результаты
Ретроспективный анализ результатов УЗИ сосудов травмированных конечностей 311 пациентов показал, что ВТЭО венозного русла имелись у 44 пациентов (14%) (табл. 2).
Таблица 2
Половой состав пациентов, имевших тромбозы вен нижних конечностей, в зависимости от пола и локализации травмы
Локализа ция переломов | Пол пациентов | Виды антикоагулянтов | Возраст пациентов | |||||
Мужской | Женский | Оральные | Инъекционные | До 50 лет | 51–60 лет | 61–70 лет | 71 год и старше | |
Шейка бедра | 5 38,5% | 8 61,5% | 7 53,9% | 6 46,1% | – | 2 15,4% | 4 30,8% | 7 53,8% |
Другие отделы бедра | 12 66,7% | 6 33,3% | 10 55,5% | 8 44,5% | 5 27,7% | 3 16,6% | 4 22,2% | 6 33,3% |
Переломы костей голени | 13 100% | – | 5 38,5% | 8 61,5% | 6 46,1% | 3 23,1% | 4 30,8% | – |
По локализации травмы все пациенты (44 человека) распределились следующим образом:
— переломы ШБК – 13 пациентов (14,4% от всех переломов ШБК), при этом: чаще наблюдались у лиц женского пола (61,5%), с изолированной травмой (92,3%), возраст составил 69,7±7 лет;
— переломы ДОБК – 18 пациентов (13,1% от всех переломов диафиза и дистального отдела бедра), при этом: чаще наблюдались у лиц мужского пола (66,7%), с изолированной травмой (77,7%), возраст составил 60,3±15 лет;
— переломы ДБбК – 13 пациентов (15,5% случаев) в 100% у мужчин, в равной степени с изолированной или множественной травмой, возраст составил 51,4±14 лет.
Профилактика и лечение антикоагулянтами проводились согласно клиническим рекомендациям [9].
УЗИ сосудов нижних конечностей согласно принятым в клинике правилам выполнялось всем госпитализированным (независимо от срока получения травмы) пациентам в день госпитализации (табл. 3). Контрольное УЗИ выполнено части пациентам в среднем на десятый день:
— при переломах ШБК – 5 пациентам (38,5% от пациентов с ВТЭО);
— при переломах ДОБК – 5 пациентам (27,7% от пациентов с ВТЭО);
— при переломах ДБбК – 6 пациентам (46,1% от пациентов с ВТЭО).
Таблица 3
Локализация венозного тромба при первичном УЗИ травмированной конечности
Локализация переломов | Пораженный сегмент вены | ||
Тибиальный | Бедренно-подколенный | Илеокавальный | |
Шейка бедра | 4 (30,8%) | 6 (46,1%) | 3 (23,1%) |
Другие отделы бедра | 6 (33,3%) | 10 (55,6%) | 2 (11,1%) |
Переломы костей голени | 8 (61,5%) | 4 (30,8%) | 1 (7,7%) |
У 18 пациентов из 44 (41% случаев от выявленных на УЗИ тромбов, или в 6% случаев от всех госпитализированных) выявлен эмболоопасный тромб: при переломах ШБК – 5 случаев (38,5%); при переломах ДОБК – 7 случаев (38,8%); при переломах ДБбК – 6 случаев (46,2%).
Необходимо отметить, что все эти пациенты были госпитализированы не позднее 13 дней (рис.) с момента травмы.
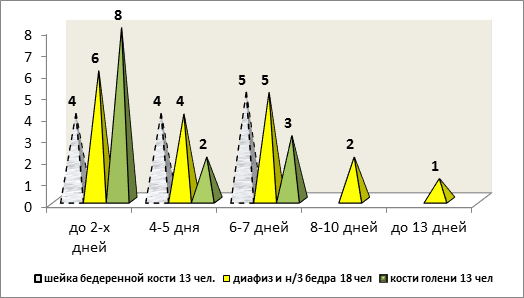
Рис. Частота выявленных ТГВ в зависимости от дня госпитализации (44 пациента) с момента травмы
Перед остеосинтезом 6 пациентам после консультаций с ангиохирургами было выполнено оперативное лечение: в 5 случаях был установлен кава-фильтр, 1 пациенту выполнена операция Троянова–Тренделенбурга. 5 пациентам было отменено оперативное травматологическое вмешательство в связи с наличием тромбоза вен нижних конечностей и отягощенной сопутствующей патологии. Остальным пациентам операции были выполнены в плановом порядке после устранения опасности ВТЭО.
Обсуждение
В результате ретроспективного анализа нами выявлено, что частота ВТЭО при переломах нижних конечностей составила при госпитализации в отделение 18% (до операции). В статье С.В. Власова с соавт. [10] указывается, что они обнаружили венозный тромбоз при госпитализации в 11,2% случаев у пациентов с переломами проксимального отдела бедра при госпитализации, при этом, если пациент госпитализировался в течение 2 недель с момента травмы, то тромбы в венах наблюдались в 19,2 % случаев, что вполне согласуется с нашими данным.
Для прогнозирования риска развития опасных тромбоэмболических осложнений существует ряд шкал и индексов: Wells, Geneva, Сaprini, Grace, индекс PESI. При изучении историй болезни мы не нашли этих данных. Диагностика основывалась только на УЗИ сосудов нижних конечностей (локализации и характере тромба) как самом достоверном способе выявления ВТЭО.
По данным Р.Э. Асамова с соавт. [4], в результате проведенного обследования 137 пациентов с травматическими поражениями костей таза и нижних конечностей при дообследовании (УЗ-ангиосканирование) в 17,5% случаев (24 пациента) венозный тромбоз выявлен до операции. При этом в 19 случаях проксимальная граница тромбоза по данным УЗИ локализовалась в бедренном и илиокавальном сегментах. У наших же пациентов мы выявили, что чаще поражается бедренно-подколенный сегмент, но это можно объяснить тем, что в наше исследование не были включены пациенты с переломами костей таза.
Ряд авторов [11, 12] выявили, что тромбоз глубоких вен у пациентов с ортопедической патологией или при травмах нижних конечностей (переломах бедренной кости и костей голени типа С по классификации АО) имеет клинические особенности. Известно, что у пациентов после пластических ортопедических операций в течение первой недели возникает асимптомный тромбоз глубоких вен. Отчасти это связано с увеличением диаметра венозной системы и уменьшением скорости кровотока. Следовательно, если имеется возможность (отсутствие обширной раны, хорошая дооперационная стабилизация перелома), то, кроме медикаментозной профилактики, необходима и механическая профилактика, в том числе и в дооперационном периоде. А.В. Алабут указывает [13], что применение компрессирующего бинтования в послеоперационном периоде жизненно необходимо, поскольку в своем исследовании выявил, что у 1,9% больных при дообследовании в предоперационном периоде диагностирован бессимптомный венозный тромбоз.
Важным остается вопрос об оперативной тактике лечения больных с тромбозами. Многие врачи придерживаются выжидательной тактики и откладывают оперативное вмешательство до наступления реканализации тромбированных вен. Другие же авторы прибегают к оперативному вмешательству после проведения антикоагулянтной терапии или имплантации кава-фильтра [10, 14]. В нашем отделении оперативное вмешательство больным с тромбозами выполнялось после проведения антикоагулянтной терапии с повторным УЗИ сосудов или после имплантации кава-фильтра. Операции выполнялись без наложения жгута во избежание дополнительных рисков возникновения ВТЭО.
Особенно остро стоит вопрос о лечении пациентов с эмболоопасным тромбозом. В нашем исследовании частота таких тромбов составила 41%. Схожие данные получили О.И. Ефремова с соавторами. По их данным, эмболоопасный тромбоз выявлен в 46,2% случаев [15].
Мы считаем, что вопрос о тактике лечения больного с эмболоопасным тромбозом должен решаться индивидуально с учетом не только локализации проксимальной части тромба и ее протяженности, но и возраста больного, его соматического статуса.
Выводы
Из данных литературы и полученных нами результатов ясно, что тромботическое поражение сосудов при травмах нижних конечностей может достигать 20%. Поэтому скрининговое УЗИ сосудов нижних конечностей как наиболее объективный способ должно выполняться всем без исключения пациентам в ближайшие сутки после травмы.
Для полной оценки риска развития жизнеугрожающих тромбоэмболических осложнений и предоперационной подготовки необходимо пользоваться прогностическими шкалами оценки риска развития тромбоэмболических осложнений (Wells Geneva, Сaprini, Grace, индекса PESI).
При показаниях к оперативному вмешательству и невозможности лечения консервативными методами переломов костей нижних конечностей следует прибегать к таким операциям, как установка кава-фильтра и перевязка венозных сосудов.
Библиографическая ссылка
Федоров В.Г., Кузин И.В., Шапранов О.Н. ЧАСТОТА И ХАРАКТЕР ТРОМБОЭМБОЛИЧЕСКИХ ОСЛОЖНЕНИЙ У ПАЦИЕНТОВ С ПЕРЕЛОМАМИ КОСТЕЙ НИЖНИХ КОНЕЧНОСТЕЙ // Современные проблемы науки и образования. – 2020. – № 4.;
URL: https://science-education.ru/ru/article/view?id=30000 (дата обращения: 01.04.2021).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник