Лазеротерапия при переломах
Содержание статьи
Перелом – нарушение целостности кости вследствие травмы, падения, ДТП, промышленной или природной катастрофы.
Признаки перелома
В результате непомерной нагрузки на кость происходит ее деформация, или, попросту говоря, перелом. Распознать его можно по ряду признаков:
- подвижность кости;
- хруст при травме (крепитация);
- болевой синдром;
- отек травмированного места;
- внешняя деформация;
- при открытых переломах – обломки кости в ране.
Кроме того, у больного проступает нездоровая бледность, учащается сердцебиение, наблюдаются скачки артериального давления, в особо тяжелых случаях спутанность сознания и обморок.
Методы диагностики переломов
При переломе могут отсутствовать один или несколько признаков, в этом случае пациента, после визуального осмотра, отправляют на рентгенографию или ультразвуковое исследование кости. Окончательный диагноз выставляют по их результатам.
Возможные осложнения
Не долеченный или вовремя не диагностированный перелом может стать причиной развития гангрены, остеомиелита, закупорки вен или паралича. Именно по этой причине необходима своевременная диагностика и лечение.
Лечение переломов
Лечение оперативное или консервативное осуществляют только в травмпункте или травматологическом отделении больницы. При неосложненных переломах накладывают гипсовую повязку или лангету, в некоторых случаях делают это под местной анестезией. При отягощенных переломах пострадавший нуждается в госпитализации. При переломах со смещением или компрессионных переломах уместно скелетное вытяжение. Если зафиксировать кость при помощи гипсовой повязки не представляется возможным, например, при переломе шейки бедра, то в ход идут различные металлоконструкции:
- внутренние: пластины, винты, штифты, скобы, спицы и т.д.;
- и внешние: компрессионно-дистракционные аппараты. Наибольшую популярность получил аппарат Елизарова.
В качестве дополнения к оперативной и стационарнойтерапиииспользуют лечебную физкультуру, массаж и различное физиотерапевтическое лечение:
- на первых этапах УВЧ, ультразвук и индуктотермию. Эти процедуры проводят для снятия боли, уменьшения отечности и восстановления кровообращения;
- на втором этапе применяют электростимуляцию мышц, электрофорез, ультрафиолетовое облучение и фонофорез;
- для ускорения процесса сращивания костей применяют лазерную терапию.
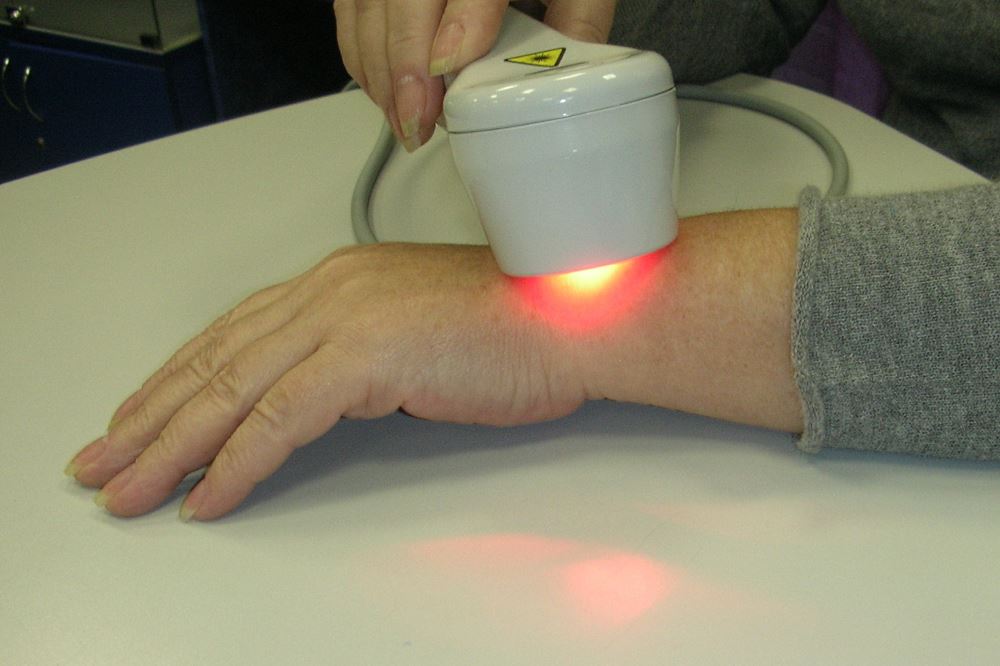
Лазер – оптическое устройство, испускающее поток высокоорганизованного в пространстве и времени электромагнитного излучения одного цвета. Лечебный эффект лазера кроется в уникальной длине волны, благодаря которой инфракрасный луч лазера проникает в глубины организма. Движущуюся по сосудам кровь лазер побуждает интенсивнее поставлять в клетки питательные вещества и кислород. В зависимости от длины волны лазер может использоваться в терапии для ускорения обмена веществ, что позволяет увеличить скорость регенерации тканей, снять воспаление и боль, уменьшить отеки. Благодаря направленности луча лазеротерапия действует именно на тот участок, на который он нацелен. Длина волны позволяет лучу проникнуть глубже по сравнению магнитной терапией и воздействовать на те ткани, которые недоступны магнитному полю.
Противопоказания к лазерной терапии
Несмотря на эффективность физиотерапевтического лечения при переломах, в некоторых случаях терапия противопоказана:
- лихорадка и сильно повышенная температура;
- открытая форма туберкулеза легких;
- остеомиелит или сепсис, развившиеся как осложнение после сложного перелома;
- злокачественное новообразование;
- нарушение свертываемости крови или патологии в работе органов кроветворения;
- беременность;
- период грудного вскармливания; детский возраст.
Перед процедурой лазеротерапии пациент обязательно должен предупредить врача о наличие пластин, спиц, винтов, скоб, спиц, кардиостимуляторов и прочих инородных включений в теле.
Источник
Переломы костей
Переломы костей могут быть полными или частичными. Чаще всего вызываются травматическим воздействием. Можно выделить 2 большие группы причин, по которым возникают переломы:
1. Внешнее воздействие, превышающее прочностные характеристики кости: удар, падение и пр. Переломы костей у детей обычно относятся к этому типу.
2. Ослабленность кости. В этом случае из-за патологии кость ломается «сама по себе», без внешнего воздействия, например, при ходьбе. Хрупкость скелета может быть вызвана различными заболеваниями: остеопорозом, опухолями и пр. Характерно для пожилых людей.
Признаки перелома костей
Не останется сомнений в том, что это перелом, если наблюдаются абсолютные признаки:
— деформация конечности;
— слышимый хруст при пальпации;
— неестественная подвижность;
— при открытом переломе костей в ране виднеются отломки.
Также выделяется ряд относительных признаков, которые могут навести на мысль о переломе:
— выраженная боль, усиливающаяся при осевой нагрузке на поврежденную конечность или при попытке движения;
— отек, появляется не сразу, а через некоторое время и постепенно увеличивается;
— гематома;
— ограничение подвижности;
— при внутрисуставных переломах наблюдается гемартроз.
Часто присутствует травматический шок. При повреждении отломками кости сосудов наблюдается значительная кровопотеря. Больной возбужден, не может адекватно оценивать ситуацию, кожные покровы бледнеют. Необходимо оказать пациенту первую помощь. В противном случае он может усугубить ситуацию неадекватным поведением и попытками справиться с ситуацией самостоятельно.
Переломы костей: классификация
По видимости отломков:
— закрытые переломы костей, при этом отломки кости не видны, однако может наблюдаться деформация конечности;
— открытые: кости прорывают мышцы и кожу, их отломки видны в ране.
По форме:
— поперечные
— V-образные
— винтообразные
— косые
— продольные
— T-образные
По наличию смещения:
— Перелом кости со смещением. В этом случае кости сходят со своих мест, становятся неровно относительно друг друга, происходит деформация.
— Без смещения. Части кости остаются на своих местах, по месту перелома проходит глубокая трещина. Деформация не наблюдается.
Лечение переломов костей
При переломе костей накладывают шину. В поврежденное место вкалывают обезболивающее. Если наблюдается кровотечение, то рану зажимают, при необходимости – накладывают жгут. Важно как можно быстрее доставить пациента в больницу. Здесь будут вправлять перелом (при необходимости) и определят дальнейшую тактику лечения.
Существует 2 способа лечения переломов:
— Консервативное, т. е. при наложении гипса. Сейчас этот метод используют для незначительных переломов костей без смещения и трещин;
— Оперативное, т. е. проводится операция, отломки сопоставляются друг с другом. Кости могут быть притянуты друг к другу с помощью спиц, трубок и пр.
Осложнения после переломов
Переломы могут вызвать ряд осложнений. Например, отломки часто повреждают окружающие мягкие ткани, что увеличивает кровопотери, усиливает болевой шок, ухудшает общее состояние больного. При этом могут пострадать сухожилия и связки, что усложнит реабилитацию от перелома костей.
В некоторых случаях отломки задевают нервные окончания, что приводит к параличу. При травме черепа велик риск повреждения мозга, а при переломе ребер часто страдают внутренние органы. Открытый перелом опасен тем, что в организм может попасть инфекция.
Лазерная терапия при переломе костей
Применение лазерной терапии в травматологии показывает отличные результаты. Использование лазерной медицины при переломах позволяет значительно сократить сроки реабилитации, ускоряет процесс сращивания, способствует более быстрому образованию костной мозоли и уменьшению деформации. Лазерная терапия снижает вероятность неудачного сращивания костей, позволяет избежать ряда повторных операций
Чтобы без помех проводить процедуры, необходимо оставить небольшое окно в зоне проекции перелома. Через слой гипса излучение может не пройти или пройти не в полной мере, что снизит эффект лечения.
Курс состоит из 10-15 процедур, их проводят каждый день. При работе с областью грудной клетки в зоне проекции сердца разрешается использовать излучатель на частоте 5 Гц. Также при облучении перелома ребер нужно обратить внимание на то, что процедуры разрешены только после полной остановки кровотечения.
Применение лазерной терапии в травматологии при переломах дает удивительные результаты. Даже при плохом сопоставлении костных отломков быстро формируется костная мозоль, ускоряется процесс консолидации и отмечается не только сокращение сроков выздоровления, но и уменьшение деформации.

Лазерная терапия зачастую снимает проблему необходимости повторного хирургического вмешательства для ликвидации последствий, возникших при неудачном сращении костных фрагментов. Для проведения лазерной терапии следует при иммобилизации с помощью гипсовых лангет или повязок оставить “окно” в зоне проекции перелома.
Обратите внимание, что при переломах ребер спереди, в зоне соответствующей проекции сердца, лазерная терапия разрешается только на частоте 5 Гц. При наличии перелома ребер и подозрении на гемоторакс или пневмоторакс лазерная терапия должна применяться с осторожностью только после эвакуации крови, остановки кровотечения и т.д.
Источник
Физиотерапия — важная часть реабилитации после перелома
Переломы являются довольно распространенными травмами. И, как показывает практика, в основном их лечение подразумевает наложение гипса — обездвиживание соответствующего участка. В результате пациент теряет возможность совершать естественные движения травмированной конечностью, из-за чего ухудшается кровоснабжение тканей в месте поражения, а мышцы постепенно атрофируются. Поэтому крайне важную роль играет грамотная реабилитация после перелома, и в некоторых случаях она может начинаться буквально спустя несколько дней после полученной травмы. Для успешного восстановления отлично подходят методы физиотерапии.
Реабилитация при помощи физиотерапевтических процедур. Цели и задачи
Физиотерапевтические процедуры могут выполняться уже спустя два — пять дней после произошедшей травмы. Они направлены на:
- достижение обезболивающего эффекта;
- устранение отечности и улучшение кровообращения;
- борьбу с возможным присоединением инфекции (если перелом открытый) и предупреждение возникновения остеомиелита;
- устранение мышечного напряжения;
- ускорение заживления ран и формирования костной мозоли;
- предупреждение возникновения мышечной атрофии и суставных контрактур;
- ускорение восстановления нормальной работы конечности.
Методы физиотерапевтического воздействия при закрытых переломах
Приступать к физиотерапевтическим процедурам стоит уже спустя два — пять дней после перенесенной травмы. В целом, весь процесс срастания можно разделить на три этапа (в зависимости от степени формирования костной мозоли). При этом на каждом из этапов методы физиотерапевтического воздействия могут отличаться, их подбирает врач в индивидуальном порядке.
Первый период — первые десять дней
В первые полторы недели после полученной травмы больного беспокоит болезненность и отечность пораженного участка, наблюдается спазм мышц. Соответственно, физиотерапевтические процедуры направлены на устранение болей, ликвидацию отека, ускоренное рассасывание кровоизлияний и активацию процессов регенерации кости.
Наиболее распространенным методом физиотерапии на данном этапе становится УВЧ-терапия (ультравысокочастотная терапия). Такое воздействие помогает достичь обезболивающего эффекта и справиться с отечностью.
Аналогичными терапевтическими свойствами обладает и метод низкочастнотной магнитотерапии. Воздействие постоянного и переменного магнитного поля способствует срастанию переломов и помогает избежать осложнений. Основной плюс данной процедуры: ее можно выполнять сквозь гипсовую повязку и даже при металлическом остеосинтезе (когда сломанные кости соединяются металлическими стержнями и прочими фиксаторами).
Замечательный терапевтический эффект дает также применение интерференционных токов. Для проведения такой процедуры специалисты располагают электроды на коже, свободной от гипса (иногда для этого в гипсе проделывают небольшие окошки). Электроды должны перекрещиваться в участке, где случился перелом. Для достижения нужного результата используют ритмическую частоту (0 — 100 Гц), в результате чего проходят боли, ускоряется рассасывание отеков, а также гематом, кроме того улучшаются трофические процессы. В качестве альтернативы интерференционным токам могут применять метод амплипульстерапии.
Чтобы усилить местную гиперемию (увеличить приток крови), улучшить процессы кровообращения и наладить минеральный обмен, врачи могут порекомендовать выполнение ультрафиолетовых эритемных облучений сегментарных участков либо симметричной здоровой конечности. Под сегментарной зоной подразумевают воротниковую зону при переломах рук и трусиковую зону при переломах ног.
Для коррекции резко выраженной боли может выполняться электрофорез новокаина либо брома (на уже упомянутые выше сегментарные зоны), в определенных случаях практикуется электросон.
Второй период — от десятого до сорок пятого дня
Длительность второго периода восстановления зависит от сложности перелома и от того, в каком месте локализуется травма. На этом этапе формируется соединительнотканная и первичная костная мозоль. Методы физиотерапевтического воздействия стимулируют ее образование и помогают избежать возникновения функциональных нарушений (тугоподвижности суставов, атрофии мышц и пр.).
Реабилитация на этом этапе может включать в себя:
- использование интерференционных токов постоянной либо ритмической частоты;
- применение электрического поля УВЧ;
- выполнение общих либо местных сеансов ультрафиолетового облучения.
Само собой, все методы физиотерапии дополняются проведением массажей (симметричной здоровой конечности, а далее пораженной — ниже и выше сломанного участка) и выполнением ЛФК.
Третий период — от тридцатого (сорок пятого дня) до двух с половиной — трех месяцев
Реабилитация на этом этапе направлена на улучшение трофики тканей и на профилактику возникновения осложнений (атрофии мышц, недостаточной подвижности суставов, контрактур и пр.). Процедуры проводятся уже после снятия гипса, когда наблюдается окончательное формирование костной мозоли.
Отличный терапевтический эффект дает применение интерференционных токов ритмической частоты 0 — 100 Гц. Такие процедуры активируют наполнение сосудов кровью, стимулируют лимфоток, позволяют устранить нарушения трофических процессов и нейтрализовать дискомфорт и боль. В некоторых случаях врачи могут применять интерференционные токи ритмической частоты 0 — 10 Гц. Такое воздействие показано при обездвиживании суставов и при выполнении мышечной гимнастики. Данная процедура возможна и при наличии металлических стержней (при остеосинтезе).
Успешная реабилитация также подразумевает проведение процедур диадинамическим током, который способен устранять боли и дискомфорт, а также улучшать питание тканей.
Еще врач может порекомендовать воздействие ультразвуком. Такой метод физиотерапии способствует улучшению кровоснабжения тканей в суставе и около него, помогает справиться со спазмом мышц или уменьшить его.
Для того чтобы улучшить метаболизм костных тканей практикуется проведение инфракрасной лазеротерапии. При этом лазером облучают место травмы или соответствующую сегментарную область (воротниковую или трусиковую зону) пораженной конечности.
Физиотерапия при открытом переломе. Что может назначить врач?
В такой ситуации высока вероятность возникновения осложнений, в частности, инфицирования. После первичной обработки и переведения открытого перелома в закрытый, возможно выполнение все тех же физиотерапевтических процедур, что и при закрытом переломе. На первый план выходит воздействие УВЧ, а также ультрафиолетовое облучение. Такие процедуры сочетают с применением антибактериальных препаратов, что позволяет предупредить остеомиелит и избежать развития газовой инфекции.
Реабилитация после перенесенных переломов может быть довольно продолжительной. И методы физиотерапевтического воздействия помогут более эффективному восстановлению.
Источник
Лазерная терапия при металлоостеосинтезе
скачать
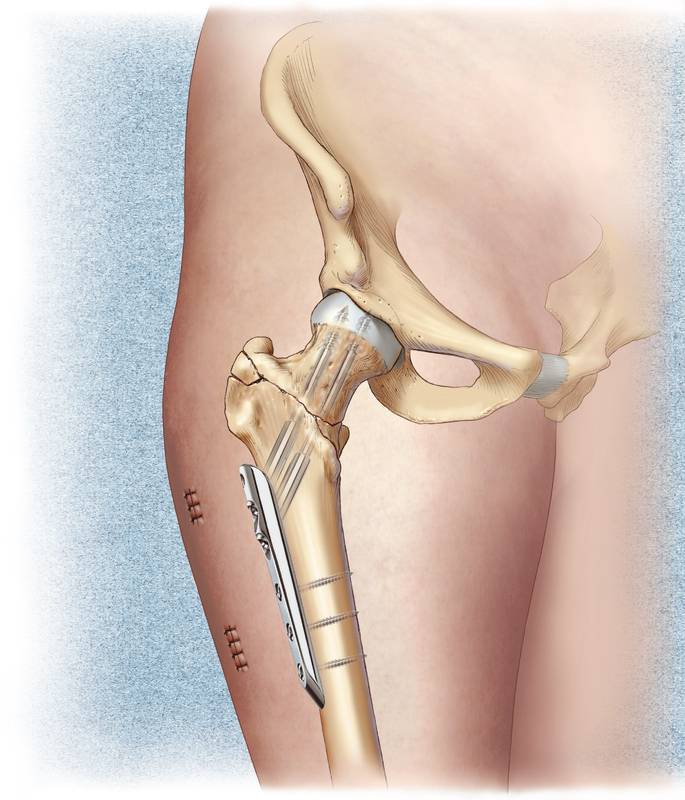 Металлоостеосинтез — (оsteosynthesis, греч. оsteon – кость, synthesis – соединение) заключается в сопоставлении и восстановлении целостности костных тканей путем применения специальных металлических конструкций.
Металлоостеосинтез — (оsteosynthesis, греч. оsteon – кость, synthesis – соединение) заключается в сопоставлении и восстановлении целостности костных тканей путем применения специальных металлических конструкций.
Остеосинтез является неотъемлемой частью современной травматологии и ортопедии.
Виды остеосинтеза
— погружной, когда соединяющие костные отломки фиксаторы расположены в зоне перелома;
— наружный (чрескожный), когда костные отломки соединяют с помощью дистракционно-компрессионных аппаратов. Существуют еще и комбинированные виды остеосинтеза.
В качестве металлоконструкций при остеосинтезе используются металлические фиксаторы — винты, болты, гвозди, шурупы, пластинки, дистракционно-компрессионные аппараты.
Обычно они изготавливаются из медицинского титана или стали особой марки. Отличительной особенностью таких металлоконструкций является то, что они могут длительное время находиться в тканях человека и не подвергаться коррозии.
В настоящее время доказано, что наличие современных металлоконструкций в зоне лазерного воздействия не является противопоказанием к применению лазерной терапии и не приводит к развитию осложнений (Буйлин В.А., ЖирновВ.А., Василькин А.К.).
Применяемые в травматологии и ортопедии металлоконструкции позволяют прочно фиксировать костные отломки, но в тоже время их наличие задерживает остеогенез (костеобразование). Во время операции также происходит травматизация тканей костного мозга, эндоста, надкостницы, мягких тканей, то есть тканей, за счёт которых идёт костеобразование.
Лазерная терапия при металлоостеосинтезе
Применение лазерной терапии в этих случаях позволяет уменьшить или полностью ликвидировать болевой синдром, отечность, воспалительные явления, улучшить крово- и лимфообращение, трофику тканей, ускорить процесс регенерации (восстановления) костной ткани, быстро восстановить защитные силы организма и способствовать заживлению тканей, уменьшению числа осложнений. Вероятность образования спаек и рубцов при использовании лазерной терапии, как правило, сводится к минимуму.
Основная цель лазерной терапии при металлоостеосинтезе – профилактика ранних осложнений,обеспечение ранней безболезненной нагрузки на оперированную конечность или сустав, ускорение заживления и восстановление потерянной функции.
Лазерная терапия назначается на 2-ой день после оперативного вмешательства. Лечение проводится курсами: не менее 15 сеансов на курс, 3-4 курса с интервалом в 1 месяц. Проведение курсов лазерной терапии заканчивается при полном восстановлении функции поврежденной конечности.
Для проведения сеансов лазерной терапии, при наличии гипсовых повязок или лангет, следует оставить «окно» в зоне проекции перелома. При наличии лангеты, перед проведением сеанса лазерной терапии ее необходимо снять.
Зоны лазерного воздействия определяются характером травмы, это могут быть кости, мышцы, связки,позвоночник, сустав.
№ | Зона воздействия | Частота | Экспозиция (время воздействия) |
Первые 5 сеансов | Послеоперационный шов, зона повреждения | 50 Гц | 2 минуты на 1 зону (10 см2обрабатываемой поверхности) |
Следующие 5 сеансов | Послеоперационный шов, зона повреждения | 1000Гц | 2 минуты на 1 зону (10 см2 обрабатываемой поверхности) |
Курс – 10-15 ежедневных сеансов, по 1 сеансу в день.
Сеансы лазерной терапии рекомендуется проводить в первую половину дня, до 12 часов дня.
При выраженном болевом синдроме, сеансы лазерной терапии допустимо проводить 2 раза в день – утром и вечером, интервал между сеансами 10-12 часов.
С интервалом в 1 месяц, как уже сообщалось ранее, рекомендуется провести 3-4 курса, далее сделать 3-месячный перерыв. При необходимости — лечение повторить.
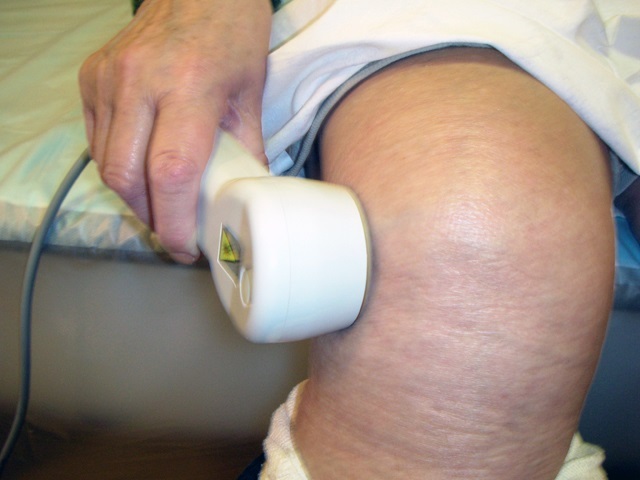
В восстановительный период эффективно применение массажа, водолечебных процедур – местных и общих ванн (кислородных, жемчужных и др.), озокеритовых и парафиновых аппликаций, лечебной физкультуры.
Источник