Перелом грудины
Содержание статьи
Перелом грудины — это нарушение целостности грудины. Сопровождается локальным отеком, кровоподтеками, интенсивной болью, усиливающейся при дыхании. Смещенные отломки грудины могут повредить плевру и легкие, что приводит к развитию пневмо- и гемоторакса. Диагностика переломов грудины основывается на жалобах, результатах осмотра и рентгенологических данных. Лечение состоит в фиксации места перелома сроком на 14 дней. При переломах грудины со смещением и многооскольчатых переломах производится репозиция отломков и их фиксация винтами.
Общие сведения
Перелом грудины встречается редко, составляет около 5% от общего количества закрытых травматических поражений грудной клетки. Может быть изолированным или встречаться в составе сочетанных травм груди. В последнем случае сопряжен с достаточно высокой летальностью (от 25 до 45%) из-за сопутствующих травм внутренних органов и тяжелых нарушений дыхания. Для пациентов детского возраста подобные переломы нехарактерны, поскольку их грудная клетка очень эластична.
Причины
Как правило, повреждение грудной клетки с переломом грудины возникает в результате дорожно-транспортного происшествия (при ударе грудью о рулевую колонку), сильного прямого удара в грудь или сдавления грудной клетки между деформированными частями автомобиля и сочетается с множественными переломами ребер. Реже травма становится следствием резкого перерастяжения при форсированном разгибании или разгибании корпуса.
Патогенез
Грудина – плоская вытянутая кость, расположенная по передней поверхности грудной клетки. Своими верхнебоковыми отделами она соединяется с ключицами. По бокам к грудине прикрепляются хрящевые части ребер. Соединение с хрящами, играющими роль амортизаторов, обеспечивает достаточную подвижность грудины, поэтому для возникновения перелома требуется приложение значительной травмирующей силы.
Наиболее распространенными локализациями переломов являются зона соединения тела и рукоятки грудины, а также область прикрепления четвертого ребра. При сдавлении перекатывающимся колесом автомобиля или движущимся прессом на производстве могут развиваться Z-образные переломы. Повреждения могут сопровождаться или не сопровождаться смещением отломков. При переломе со смещением центральная часть грудины вдавливается внутрь.
Симптомы перелома грудины
Пациент жалуется на боль в месте повреждения. При дыхании боль усиливается, поэтому больной старается делать поверхностные вдохи. В области перелома выявляются отек и кровоизлияния различной степени выраженности. Пальпация болезненна, иногда во время ощупывания удается прощупать отломки грудины. При смещении костных фрагментов может обнаруживаться видимая деформация по передней поверхности грудной клетки. Западение отломков грудины на вдохе выявляется очень редко, обычно – при многооскольчатых переломах.
При переломе грудины без смещения отломков боли могут быть выражены относительно слабо, особенно если травма сопровождается множественными переломами ребер, определяющими основную клиническую симптоматику. При изолированных повреждениях грудины состояние чаще удовлетворительное, значимые нарушения дыхания отсутствуют. При сочетанной травме состояние нередко тяжелое, возможен шок, выявляются выраженные дыхательные расстройства.
Осложнения
При переломе грудины с большим смещением отломков возможно повреждение органов грудной клетки. В результате повреждения плевры и легких может развиться гемоторакс (скопление крови) или пневмоторакс (скопление воздуха в грудной клетке). Достаточно распространенным осложнением такого перелома считается ушиб сердца. В отсутствие срочной медицинской помощи перечисленные осложнения представляют опасность для жизни больного.
Диагностика
Диагноз перелома грудины выставляется врачом-травматологом. Из-за незначительной распространенности повреждения и неинтенсивных болях при изолированных переломах без смещения иногда наблюдается позднее обращение за медицинской помощью, ошибки при диагностике. План обследования включает следующие мероприятия:
- Опрос. Повысить настороженность врача относительно возможного перелома грудины позволяет тщательно собранный анамнез с уточнением характерного механизма травматического воздействия.
- Внешний осмотр. При объективном обследовании обращают внимание на наличие и расположение кровоподтеков. Пальпируют грудину для выявления отломков и крепитации (костного хруста).
- Лучевые методики. Выполняют рентгенограммы грудины в прямой и боковой проекциях. В большинстве случаев наиболее информативен боковой снимок. При сомнительных результатах рентгенологического исследования дополнительно назначают КТ.

КТ ОГК. Поперечный перелом тела грудины с незначительным смещением отломков по ширине
При сопутствующих тяжелых повреждениях ОГК показана консультация грудного хирурга. При выраженных дыхательных нарушениях, нестабильности гемодинамики, признаках шока требуется осмотр реаниматолога.

КТ ОГК (3D-реконструкция). Перелом грудины (этот же пациент)
Лечение перелома грудины
Консервативная терапия
Лечение осуществляется в отделении травматологии и ортопедии. Производится местное обезболивание области перелома. Всем пациентам назначают болеутоляющие средства. Производят иммобилизацию:
- При переломе без смещения отломков место повреждения фиксируют широкой полосой липкого пластыря сроком на 2 недели.
- При переломе со смещением проводят репозицию отломков. Пациента укладывают на кровать со щитом. Между лопатками помещают специальный валик, благодаря которому тело больного находится в состоянии переразгибания. Мышцы тянут отломки грудины, и смещение постепенно устраняется.
Физиотерапевтические методы лечения включают кварц, УВЧ, дыхательную гимнастику для предупреждения застойных явлений в легких.
Хирургическое лечение
Оперативное лечение при переломах грудины требуется редко. В отдельных случаях (переломы с большим смещением отломков и многооскольчатые повреждения) осуществляется открытая фиксация фрагментов. Остеосинтез грудины проводят с использованием спиц, проволоки или специальных винтов.
Прогноз и профилактика
При изолированных повреждениях прогноз обычно благоприятный. Перелом грудины полностью срастается примерно за полтора месяца. При сочетанных травмах, многоскольчатых переломах и значительном смещении костных фрагментов исход определяется тяжестью сопутствующих повреждений органов грудной клетки. Профилактика включает мероприятия по предупреждению автодорожного и производственного травматизма.
Литература 1. Травматология и ортопедия. Руководство для врачей/ Шапошников Ю.Г. — 1997 2. Травматология и ортопедия/ под ред. Корнилова Н.В. — 2011 3. Дорожно-транспортные травмы/ Соколов В.А. — 2009 | Код МКБ-10 S22.2 |
Перелом грудины — лечение в Москве
Источник
Перелом грудины: причины, симптомы, диагностика, лечение
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
S22 Перелом ребра (рёбер), грудины и грудного отдела позвоночника.
Эпидемиология перелома грудины
Перелом грудины встречают редко.
[1], [2], [3], [4], [5]
Что вызывает перелом грудины?
Перелом грудины возникает преимущественно при прямом механизме травмы. Смещения отломков чаще незначительны, но могут быть и на толщину кости.
Анатомия грудины
Грудину относят к длинным губчатым костям. Она состоит из рукоятки, тела и мечевидного отростка, соединённых хрящевыми прослойками. Рукоятка сочленяется с ключицами и сращена с I рёбрами. При соединении с телом образуется угол, открытый кзади — угол грудины. Последний сочленяется со II ребром. К телу присоединяются хрящи II-VII рёбер. Грудина выполняет опорную и защитную функции.
[6], [7], [8], [9]
Симптомы перелома грудины
Пострадавшие жалуются на боль в месте перелома и затруднение дыхания, возникающее из-за боли и кровоизлияния в переднее средостение. Кровь изливается из сломанной губчатой кости.
Осложнения перелома грудины
Этой травме нередко сопутствует ушиб сердца.
[10]
Диагностика перелома грудины
Анамнез
В анамнезе — соответствующая травма грудной клетки.
Осмотр и физикальное обследование
При осмотре в области грудины определяют припухлость и деформацию. Пальпаторно выявляют резкую болезненность, деформацию за счёт отёка, а иногда и вследствие смещения отломков.
Лабораторные и инструментальные исследования
Диагноз подтверждают рентгенограммой грудной клетки в боковой проекции. Следует отметить, что выполнение и чтение рентгенограмм грудной клетки представляет известные трудности, диагноз перелома грудины можно достоверно поставить лишь в том случае, если на снимке видно смещение отломков.
[11], [12], [13], [14], [15]
Лечение перелома грудины
Показания к госпитализации
Лечение перелома грудины консервативное. Проводят в условиях стационара.
Первая медицинская помощь
В место перелома вводят 10 мл 2% раствора прокаина и 0,5 мл 70% спирта. Большого количества анестетика вводить не следует, дабы не увеличивать объем загрудинной гематомы.
Немедикаментозное лечение перелома грудины
Больного укладывают на щит. Если выявлено смещение отломков, осуществляют их постепенное сопоставление путём переразгибания грудного отдела позвоночника. В межлопаточную область подкладывагот валик-реклинатор, на котором больной должен лежать в течение 2-3 нед. Показаны УВЧ, кварц, горчичники, дыхательная гимнастика.
Медикаментозное лечение перелома грудины
В процессе лечения перелома грудины назначают обезболивающие средства.
Хирургическое лечение перелома грудины
Оперативное лечение переломов грудины выполняют редко. Проводят вертикальный разрез над местом перелома длиной 6-8 см. Мягкие ткани отсепаровывают вправо и влево. В обоих отломках, ближе к линии излома выполняют по два отверстия так, чтобы конец шила выходил из губчатого вещества в месте перелома. Вертикально к грудине устанавливать шило не следует во избежание повреждения органов средостения. Через полученные отверстия проводят прочные нити или проволоку, которыми после репозиции скрепляют отломки П-образным швом.
При остеосинтезе спицами обнажают края грудины на одно-два межреберья выше и ниже перелома. Сопоставляют отломки и скрепляют перекрёстно проведенными (косо вверх) спицами. Спица должна войти в верхний отломок на 3-4 см, но не выходить из него по задней поверхности! Концы спиц скусывают и загибают.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 4-6 нед.
[16]
Источник
5. Травмы грудной клетки.

Все
повреждения грудной клетки условно
можно разделить на два типа.
Признаки
повреждений
Признаки,
характерные для повреждений этой части
тела, тоже условно можно разделить:
— на
местные (боль
в месте травмы, гематома, отек, усиление
болезненности при ощупывании);
— общие
(нарушение
дыхания (одышка), нарушение работы сердца
(частый пульс), бледность кожных покровов,
удушье).
Рассмотрим
подробнее наиболее часто встречающиеся
виды повреждений грудной клетки:
— ушиб
стенки грудной клетки (в
результате прямой травмы);
— сотрясение
грудной клетки (в
результате падения с высоты на область
груди или воздействия ударной волны);
— сдавление
грудной клетки (транспортные
аварии, обвалы, в результате которых
происходит сдавливание всей грудной
клетки или ее части);
— переломы
грудной клетки (в
результате направленного воздействия
на грудную клетку большой механической
силы);
— проникающее
ранение грудной клетки (в
результате ранения ранящий предмет
(снаряд) проникает в трудную полость и
обусловливает развитие пневмоторакса).
Данные
повреждения грудной клетки будут
представлены в виде следующей схемы:
«признаки — помощь».
Ушиб стенки
грудной клетки.
Признаки:
болезненность в месте травмы, усиливающаяся
при ощупывании, отек (припухлость),
гематома (подкожное кровоизлияние).
Помощь:
холод к месту травмы, болеутоляющие
средства (1—2 таблетки анальгетиков),
сердечно-сосудистые средства (кордиамин,
валидол).
Сотрясение
грудной клетки.
Признаки:
видимых повреждений нет, но состояние
пострадавшего достаточно тяжелое
— бледность
кожных покровов, частое поверхностное
дыхание (одышка), пульс частый, слабый,
беспокойства, жалобы на удушье.
Помощь: пострадавшего
уложить, голову приподнять, устранить
стесняющие элементы одежды, обеспечить
приток свежего воздуха: дать понюхать
ватку, смоченную нашатырным спиртом;
предложить теплый сладкий чай; вызвать
СМП.
Сдавление грудной
клетки
Признаки:
голова, лицо, шея и верхняя часть грудной
клетки — синюшно-багрового цвета с
отчетливой нижней границей, мелкие
точечные очаги кровоизлияний в области
головы и шеи, одышка, частый пульс, жалобы
на ухудшение зрения, слуха, голоса (речь
становится шепотной), но переломов ребер
и грудины, как правило, не бывает. Помощь:
обеспечить
состояние покоя пострадавшему в положении
полусидя, устранить стесняющие элементы
одежды, обеспечить приток свежего
воздуха, сердечно сосудистые средства
(корвалол, кордиамин, валидол,
нитроглицерин), срочная госпитализация
пострадавшего в ближайшее медицинское
учреждение в положении полусидя. Если
пострадавший без сознания — зафиксировать
его голову набок в положении лежа на
спине и осуществлять постоянное
наблюдение за ним (до прибытия СМП или
в период транспортировки).
Переломы грудной клетки.
Этот
вид травмы может быть представлен или
переломами ребер, или переломами грудины,
или их сочетаниями.
Переломы
ребер.
Признаки:
сильная боль
в месте травмы, усиливающаяся при
ощупывании места повреждения, движениях,
а также при глубоком дыхании; отставание
поврежденной части трудной клетки при
дыхании; одышка; отек, гематома, вынужденное
положение пострадавшего — полусидя,
частый пульс. Достоверным признаком
наличия перелома ребер (или ребра)
является усиление болезненности в месте
травмы при встречной нагрузке на
неповрежденные отделы грудной клетки
(рис. 1). Иногда сломанных ребер у
пострадавшего может быть несколько и
их острые края могут повреждать легочную
ткань, в этом случае речь будет идти об
осложненных переломах ребер (рис. 2, 3).
П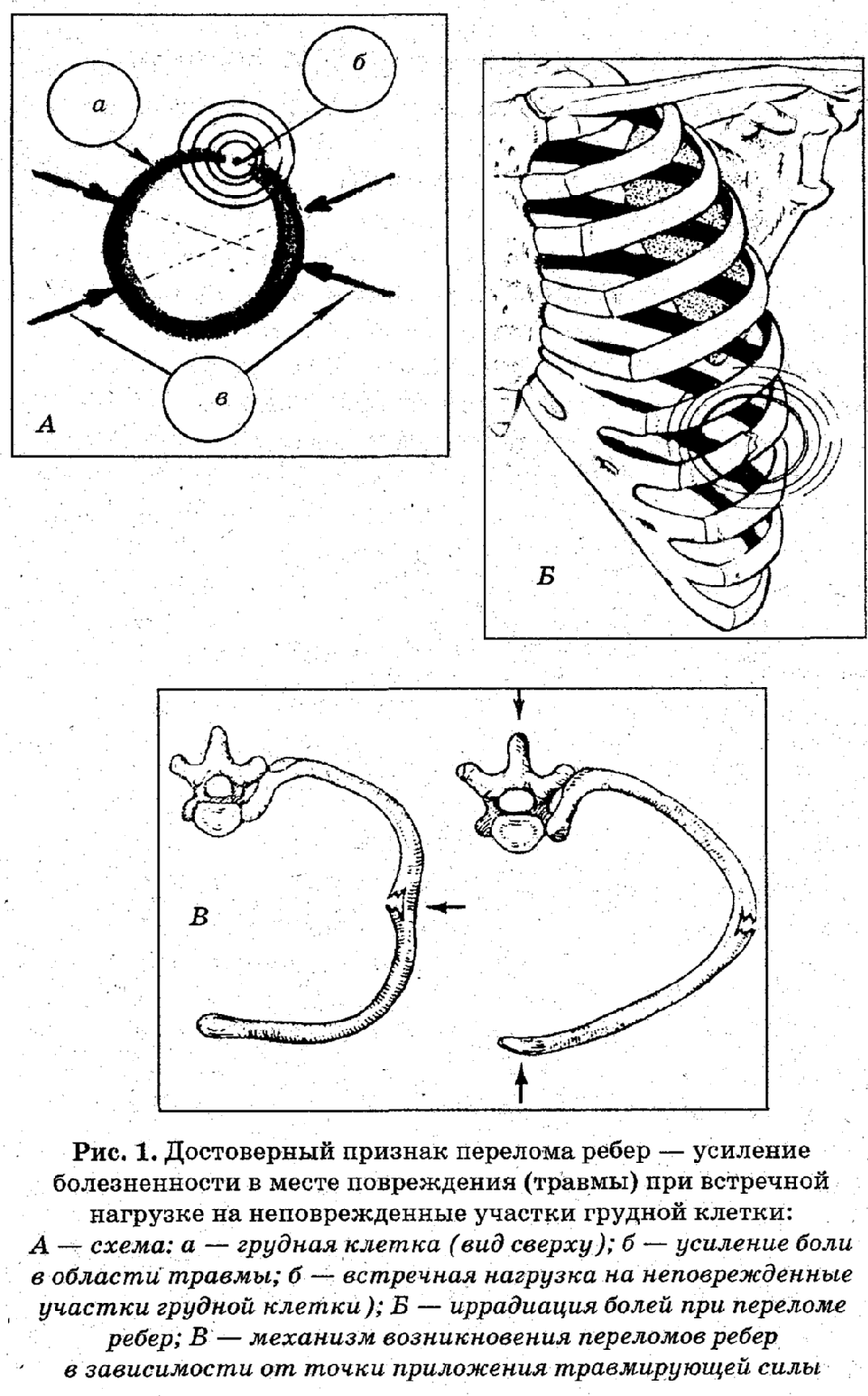 ризнаки
ризнаки
осложненных переломов ребер
При
этом виде перелома могут иметь место:
— кровохарканье
(при помощи
кашлевого рефлекса организм пытается
освободиться от скопившейся крови
внутри легкого);
— подкожная
эмфизема (при
нарушении целостности легкого образуется
скопление воздуха под кожей, который
похрустывает при ощупывании);
— флотация
(западение
части грудной клетки во время вдоха,
образующееся при множественных переломах
ребер или при переломах по типу «окна).
При
оказании первой помощи необходимо
обеспечить пострадавшему «вынужденное»
(т. е. то положение, которое занимает сам
пострадавший после травмы, пытаясь
уменьшить болевые ощущения) положение
полусидя, обезболивающие средства (1—2
таблетки анальгина или 1 капсула трамала),
холод к месту травмы, фиксирующую повязку
(рис. 4) на грудь при неполном выдохе (во
время ее наложения пострадавшего нужно
попросить максимально выдохнуть и
стараться после этого дышать поверхностно).
П ереломгрудины.
ереломгрудины.
Признаки:
сильнейшая боль в месте травмы,
усиливающаяся при вдохе и (или) ощупывании;
затрудненное дыхание, образование в
первые минуты после травмы «ступеньки»
(участка западения), которая затем
сменяется обширной гематомой; возможны
резкие боли в области сердца и нарушение
его работы.
П омощь:
омощь:
обезболивающие средства, сердечно-сосудистые
средства, холод к месту травмы, при
неполном выдохе зафиксировать область
грудины повязкой с подложенным под нее
в отдела позвоночника валиком (это
создаст условия направленной неподвижности
грудины), покой пострадавшему, обязательная
его госпитализация в положении сидя
(рис. 5).
Проникающее
ранение грудной клетки.
Как
было отмечено выше, для этого вида
повреждений характерно проникновение
(в результате ранения) наружного воздуха
в полость между легкими и внутренней
поверхностью трудной клетки с неизменным
развитием пневмоторакса
(рис. 6).
Виды
пневмоторакса
П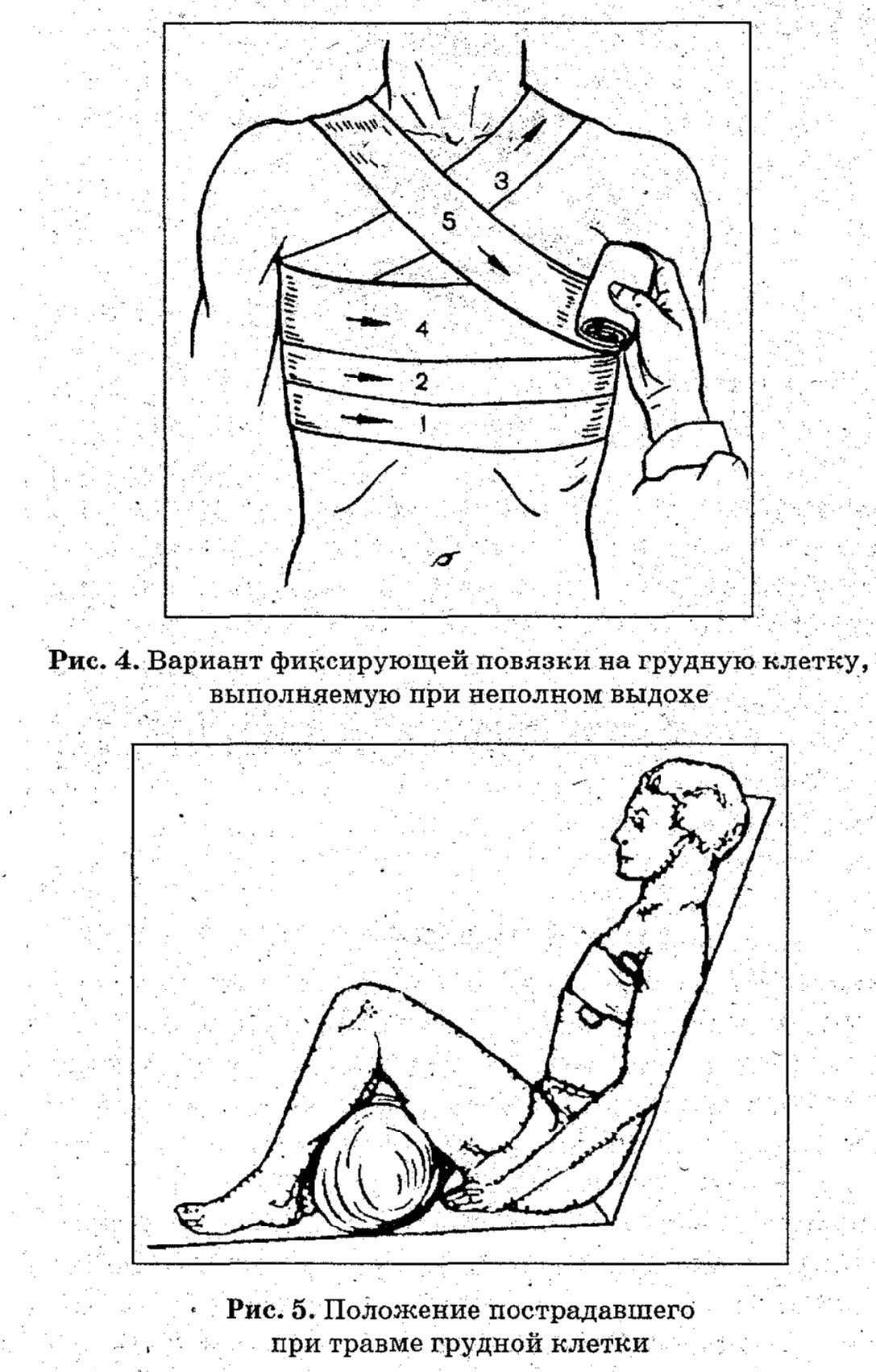 невмоторакс
невмоторакс
(буквально — «воздух в грудной клетке»),
в зависимости от диаметра и вида ранящего
орудия или снаряда, может быть представлен
следующими видами:
— закрытый
(при этом
виде диаметр наружного отверстия раны
настолько мал, чего края раны смыкаются
самостоятельно);
—открытый
(воздух
свободно входит и выходит через рану);
— клапанный
(воздух
входит, но за счет образованного внутри
раны кожного лоскута обратно не выходит,
и с каждым вдохом легкое сжимается,
нарушая дыхание).
Признаки
пневмоторакса
При
пневмотораксе могут иметь место следующие
признаки: пострадавший бледен, двигательно
и эмоционально возбужден, обильное
потоотделение, нарастающая слабость;
при дыхании — боли в грудной клетке,
свистящий звук (слышимый на расстоянии),
вокруг раны может быть подкожная
эмфизема, из самой раны выделяется
пенистая кровь.
П
 невмоторакс,
невмоторакс,
особенно клапанный, является угрожающим
для жизни состоянием, поэтому помощь
пострадавшим с проникающими ранениями
грудной клетки и признаками пневмоторакса
должна оказываться в первую очередь!
Помощь
При
оказании помощи необходимо как можно
скорее загерметизировать рану любым
подручным материалом, не пропускающим
воздух (полиэтилен, клеенка, лейкопластырь,
оболочка индивидуального перевязочного
пакета), по возможности обработав ее
края, обезболить, холод к месту ранения
(рис. 7). Идеальный вариант герметизирующей
повязки при пневмотораксе — это создание
«обратного клапана», при котором
создаются условия для постепенного
«стравливания» воздуха при каждом
выдохе пострадавшего (рис. 8). Показана
срочная госпитализация пострадавшего
в положении сидя или полусидя (рис. 5).

Примеры ситуационной
задачи.
Вопросы тестового
контроля.
1.Дыхательная
система представлена:
1. бронхами и их
разветвления в тканях легких;
2. воздухоносными
путями и легкими;
3. полостью носа,
трахеей, бронхами.
2.Воздухоносные
пути это:
1. лёгкие;
2. лёгкие и трахея;
3. полость носа,
трахея, бронхи и их разветвления в тканях
легких, заканчивающиеся альвеолами.
3.Легкие это
орган, в котором:
1. происходит
очистка вдыхаемого воздуха;
2. происходит
газообмен организма;
3. очистка организма.
4. В среднем общая
дыхательная площадь альвиол:
1. около 80 м2
2. около 60 м2
3. около 40 м2
5. Нормальный
ритм дыхания у здорового человека в
пределах:
1. 12— 18 раз в минуту;
2. 9— 10 раз в минуту;
3. 20— 22 раз в минуту.
6. Верхняя граница
груди проходит по:
1. верхним краям
рукоятки грудины и ключицы;
2. линии от мечевидного
отростка грудины косо вниз по рёберным
дугам.
7. Нижняя граница
груди проходит по:
1. верхним краям
рукоятки грудины и ключицы;
2. линии от мечевидного
отростка грудины косо вниз по рёберным
дугам.
8. Сердечный
толчок определяют:
1. в пятом межреберье
кнутри от среднеключичной линии;
2. в пятом межреберье
кнаружи от среднеключичной линии;
3. в четвёртом
межреберье кнутри от среднеключичной
линии.
9. Грудинная линия
расположена:
1. по латеральному
краю грудины;
2. посредине
расстояния между грудиной и среднеключичной
линиями;
3. по линии через
середину ключицы.
10. Окологрудинная
линия расположена:
1. по латеральному
краю грудины;
2. посредине
расстояния между грудиной и среднеключичной
линиями;
3. по линии через
середину ключицы.
11. Среднеключичная
линия расположена:
1. по латеральному
краю грудины;
2. посредине
расстояния между грудиной и среднеключичной
линиями;
3. по линии через
середину ключицы.
12. Передняя
подмышечная линия проходит по:
1. переднему краю
подмышечной впадины;
2. через середину
подмышечной впадины;
3. заднему краю
подмышечной впадины.
13. Средняя
подмышечная линия проходит по:
1. переднему краю
подмышечной впадины;
2. через середину
подмышечной впадины;
3. заднему краю
подмышечной впадины.
14. Задняя
подмышечная линия проходит по:
1. переднему краю
подмышечной впадины;
2. через середину
подмышечной впадины;
3. заднему краю
подмышечной впадины.
15. Грудная область
ограничена сверху:
1. ключицей, снизу
VIребром;
2. VIребром;
3. линией, соединяющей
акромиально-ключичное сочленение с
остистым отростком выступающего
позвоночника.
16. Подгрудная
область ограничена сверху:
1. ключицей, снизу
VIребром;
2. VIребром;
3. линией, соединяющей
акромиально-ключичное сочленение с
остистым отростком выступающего
позвоночника.
15. Лопаточная
область ограничена сверху:
1. ключицей, снизу
VIребром;
2. VIребром;
3. линией, соединяющей
акромиально-ключичное сочленение с
остистым отростком выступающего
позвоночника.
16. Не является
причиной асфиксии:
1. западание корня
языка;
2. попадание
инородного тела;
3. вдыхание воздуха.
17. Для восстановления
проходимости дыхательных путей необходимо
выполнить:
1. извлечение языка
пальцами;
2. поворот головы
на бок;
3. переразгибание
головы.
18. Для того чтобы
узнать, проходимы ли дыхательные пути
пострадавшего или нет необходимо
осуществить:
1. ИВЛ;
2. НМС;
3. диагностический
выдох.
19. В тройной прием
Сафара входят следующие действия:
1. запрокидывание
головы, выдвижение вперед нижней челюсти,
открывание рта;
2. запрокидывание
головы, выдвижение вперед нижней челюсти,
диагностический вдох;
3. запрокидывание
головы, ИВЛ, НМС.
20. В манёвр
Хаймлика входят следующие действия:
1. запрокидывание
головы, выдвижение вперед нижней челюсти,
открывание рта;
2. обеспечить
устойчивость себе и пострадавшему;
обхватить его своими руками вокруг
талии и осуществлять толчкообразные
надавливания на живот пострадавшего
от пупка по направлению к диафрагме;
3. запрокидывание
головы, выдвижение вперед нижней челюсти,
диагностический вдох.
21. Более эффективным
ИВЛ считается, проводимое:
1. одним человеком;
2. двумя спасателями;
3. с помощью АДР.
22. Давление на
грудную клетку при НМС осуществляется:
1. основанием
ладони;
2. кулаком;
3. пальцами.
23. Давление на
грудную клетку при НМС производится
перпендикулярно оси грудины в точку
расположенной:
1. в средней части
грудины;
2. на краю второго
пальца выше мечевидного отростка;
4. на краю четвёртого
пальца выше мечевидного отростка.
24. Частота нажатий
на грудную клетку при НМС для взрослых:
1. 60 в мин.;
2. 80 в мин;
3. 90 в мин.
25. Частота нажатий
на грудную клетку при НМС для детей:
1. 90 в мин.;
2. 100 в мин;
3. 120 в мин.
26. Частота нажатий
на грудную клетку при НМС для подростков:
1. 90 в мин.;
2. 100 в мин;
3. 120 в мин.
27. Прекардиальный
удар осуществляется:
1. основанием
ладони;
2. кулаком;
3. пальцами.
28. Если реаниматор
один выполняется:
1. 2 вдоха на 15
нажатий (2 ИВЛ : 15 НМС);
2. 1 вдох на 5 нажатий
(1 ИВЛ: 5 НМС).
29. Если реаниматоров
двое выполняется:
1. 2 вдоха на 15
нажатий (2 ИВЛ : 15 НМС);
2. 1 вдох на 5 нажатий
(1 ИВЛ: 5 НМС).
30. Не является
признаком эффективности реанимации:
1. во время проведения
ИВЛ поднимается грудная клетка;
2. кожные покровы
(особенно лица и шеи) приобретают
розоватый оттенок;
3. появление симптома
«рыбий глаз».
Источник