Перелом ладьевидной кости: механизм травмы, клинические проявления
Содержание статьи
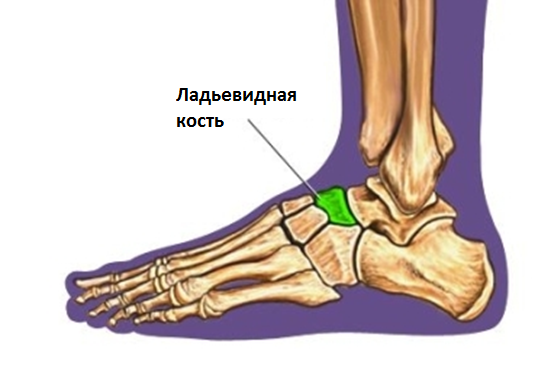
Ладьевидная кость расположена со стороны большого пальца и является одной из самых хрупких костей запястья. Именно поэтому в практике травматолога повреждения целостности этой кости встречаются очень часто. Среди всех переломов этой области руки, в которой сосредоточено 8 косточек, переломы ладьевидной кости наблюдаются в 61-88 % случаев. По наблюдениям специалистов чаще такие повреждения обнаруживаются у детей или мужчин 20-30 лет.
Почему возникают такие травмы? Каков механизм возникновения перелома ладьевидной кости? Как он проявляется? Каковы способы диагностики и лечения этого перелома? Какие методы реабилитации помогают больным восстановиться после подобной травмы?
Немного анатомии
Запястье состоит из 8 мелких трубчатых косточек. Они последовательно соединены друг с другом и расположены в два ряда — по 4 в каждом. При нарушении целостности даже одной из них нарушается функционирование всех остальных.
Ладьевидная кость располагается со стороны большого пальца и может прощупываться при пальпации в так называемой области анатомической табакерки. Отличительной чертой этой анатомической области является плохое кровоснабжение, и этот факт может усложнять заживление и лечение переломов.
Строение и функционирование лучезапястного сустава являются чрезвычайно сложными. Мелкие суставные сочленения дают возможность совершать движения кистью во всех плоскостях и обеспечивают прочность остальных суставов верхней конечности.
Причины и механизм травмы
Сильный удар кулаком по твердой поверхности может привести к перелому ладьевидной кости.
Приводить к появлению перелома могут следующие причины:
- падение на выпрямленную руку;
- сильный удар кулаком по твердой поверхности;
- прямая травма кости вследствие ДТП, драки, попадания руки во вращающийся механизм и пр.
Обычно механизм повреждения ладьевидной кости является непрямым и травма провоцируется падением на вытянутую руку с приземлением на ладонь. Кроме этого, нередко такие переломы возникают при сильном ударе кулаком по твердой поверхности. Эти физические воздействия приводят к тому, что средняя часть ладьевидной кости упирается в шиловидный отросток лучевой кости. Далее продолжающая свое воздействие травмирующая сила приводит к разлому кости на две части.
Если во время падения происходит локтевое отведение руки, то напряжение боковой связки может спровоцировать отрывной перелом бугристости ладьевидной кости. В крайне редких случаях происходят раздробленные переломы этой кости запястья.
Виды переломов
Как и все другие переломы, такие травмы делят на закрытые и открытые.
В зависимости от места локализации нарушения целостности кости выделяют такие виды подобных травм:
- внесуставные — перелом бугорка кости;
- внутрисуставные — нарушение целостности кости в других частях.
Линия внутрисуставного перелома может проходить по таким линиям:
- в средней трети;
- в дистальной трети;
- в проксимальной трети.
По плоскости излома перелом может быть:
- косой;
- горизонтальный;
- косой и поперечный вертикальный;
- оскольчатый.
Такое разделение переломов ладьевидной кости является важным для составления прогноза его сращения и определения длительности периода вынужденной иммобилизации. Наиболее благоприятны исходы косых вертикальных переломов.
Симптомы
В момент травмы возникает сильная боль на тыльной части запястья. При попытках выполнить рукой какие-то действия (сгибание, разгибание, сжатие в кулак и пр.) болевые ощущения становятся более сильными. К такому же эффекту приводят попытки нажать на запястье, выполнение захватывающего движения или нагрузка на оси I и II пальцев.
Несколько позднее в области травмы формируется отек. При отсутствии своевременной помощи он может распространяться на всю поверхность сустава, и рука начинает болеть еще сильнее. Кроме припухлости в области повреждения может присутствовать кровоизлияние.
Иногда перелом запястья сопровождается смещением костных отломков. В таких случаях у пострадавшего будет заметна деформация кисти.
Переломы ладьевидной кости бывает сложно диагностировать, так как их проявления неспецифичны и слабо выражены. Именно поэтому важно, чтобы после каждой травмы кисти пострадавшего осматривал врач, который может провести все необходимые исследования и поставить точный диагноз.
Обследование больного с такой травмой должно выполняться как можно раньше, так как несросшиеся переломы могут формировать ложные суставы, нарушающие нормальное функционирование руки. При таком течении перелома пострадавшему становится сложно проводить ранее привычные для него действия и впоследствии запястье может полностью обездвиживаться.
Возможные осложнения
Если лечение перелома не проводится вовремя, то последствия травмы могут быть очень тяжелыми (вплоть до несращения кости). В дальнейшем из-за нефизиологичного движения отломков может нарушаться соотношение между суставными поверхностями и у больного будет развиваться артроз. Такое заболевание способствует нарушению движений, и верхняя конечность уже не сможет выполнять те функции, которые были возможны ранее.
Наиболее тяжелым осложнением перелома ладьевидной кости является отмирание ее части, которое происходит при отсутствии адекватного кровоснабжения этой зоны руки. При таком развитии травмы у больного начинается асептический некроз, который становится заметным на рентгеновском снимке лишь спустя несколько месяцев. Именно поэтому все травмы кисти нуждаются в обязательном своевременном обращении к специалисту, который может провести обследование в полной мере и назначит правильное лечение выявленной проблемы.
Первая помощь
При появлении подозрений на перелом ладьевидной кости пострадавшему следует оказать следующую доврачебную помощь:
- Вызвать скорую помощь. При общении с оператором можно уточнить название необходимого больному ненаркотического анальгетика, его дозировку или другие детали о необходимой пострадавшему помощи.
- Успокоить пострадавшего и дать ему принять обезболивающее средство (например, Кеторол, Дексалгин в таблетках или в виде внутримышечной инъекции).
- Аккуратно снять с руки украшения, которые могут сдавливать мягкие ткани после нарастания отека.
- При наличии открытых травм обработать рану раствором антисептика и добиться остановки кровотечения.
- При отсутствии деформации запястья наложить шину из картона или дощечек, которая будет обездвиживать пораженную части руки. Такое состояние покоя позволит уменьшить боль и облегчит самочувствие пострадавшего.
- Периодически прикладывать к руке холод (например, пузырь со льдом или бутылку с замороженной водой). Для профилактики обморожения холодный предмет должен убираться каждые 10 минут.
- При наличии такого признака, как посинение или нарушение чувствительности пальцев пораженной руки, пострадавшего необходимо как можно быстрее доставить в лечебное учреждение. Транспортировка может проводиться в положении сидя. В остальных случаях больной может добраться до больницы самостоятельно, но визит к врачу не должен откладывать на следующий день.
Диагностика
Для выявления перелома ладьевидной кости кроме осмотра пострадавшего обязательно проводятся рентгеновские снимки кисти в трех проекциях: прямой, боковой и 3D. Такая рентгенологическая тактика позволяет выявлять линии разлома, так как кость может изучаться со всех сторон.
Если во время рентгенографии перелом не обнаруживается, но клиническая картина полностью соответствует симптоматике нарушения целостности ладьевидной кости, то пострадавшему накладывается гипс, а повторное рентгенографическое исследование выполняется через 14-20 дней. При наличии перелома за это время по линии излома на снимке будет визуализироваться щель, и такие данные помогут врачу поставить точный диагноз.
Иногда обследование пациента с такой травмой может дополняться проведением следующих исследований:
- КТ;
- МРТ;
- радиоизотопное сканирование костей.
Лечение
Чтобы обездвижить место перелома, тем самым создав ему оптимальные для сращения условия, на травмированную конечность накладывают гипс.
В большинстве клинических случаев лечение переломов ладьевидной кости проводится путем применения консервативных методов. Однако при некоторых тяжелых травмах (например, при осколочных разломах костных тканей, асептическом некрозе) больной может нуждаться и в выполнении хирургических операций.
Основная цель консервативного лечения направляется на полное обездвиживание конечности в области повреждения. Для достижения такой цели кисть больного устанавливают в положение легкого разгибания и отведения. При этом пальцы должны как бы держать теннисный мячик. Подобное положение руки позволяет достигать максимального сближения фрагментов поврежденной кости, и процесс сращения костных тканей будет проходить без осложнений.
После того как кисть устанавливается в таком положении, на нее накладывается гипс (иногда применяется ортез). Повязка охватывает область от локтевого сгиба до пястно-фаланговых суставов и обязательно захватывает фалангу большого пальца. При этом суставы остальных пальцев не фиксируются.
Длительность ношения иммобилизующей повязки при переломах ладьевидной кости определяется клиническим случаем и обычно составляет от 60 до 90 дней. При переломах бугорка иммобилизация длится 1 месяц. После этого выполняется контрольная рентгенография и если костные фрагменты не срослись, то гипсовая повязка накладывается еще на 30-60 дней (до полного заживления перелома, которое определяется выполняющимися через каждый месяц снимками). Во время ношения гипса врач следит за его состоянием. Если повязка становится слишком свободной, то ее заменяют новой.
- В первые дни после травмы для ослабления болей и уменьшения отека больному рекомендуется прикладывать к пораженной области холод.
- Кроме этого, для обезболивания ему назначается прием нестероидных противовоспалительных средств: Дексалгин, Кетанов др.
- Для ускорения заживления костных тканей больному рекомендуется сбалансированное питание и прием препаратов на основе витаминов и кальция.
Во время ношения гипсовой повязки пациенту назначается курс лечебной физкультуры. Объем упражнений для разработки суставов пальцев и локтевого сгиба определяется специалистом. После сращения перелома гипс снимают, и больному назначается курс реабилитации, который длится от 4 до 8 недель.
При несращении перелома (то есть при отсутствии признаков заживления на протяжении 3 и более месяцев) или формировании ложных суставов рекомендуется хирургическое лечение травмы. В зависимости от клинического случая могут выполняться такие виды вмешательств:
- Остеопластика кортикальным трансплантатом. Показаниями для выполнения такой операции являются следующие случаи: наличие ложных суставов и несросшиеся переломы. Вмешательство не может проводиться при малом размере проксимального отломка и при выявлении признаков омертвения одного из костных фрагментов или деформирующего артроза. Для выполнения остеопластики может использоваться губчатый трансплантат, который берется из гребня крыла подвздошной кости или дистального метаэпифиза лучевой кости. После моделирования трансплантат фиксируют спицами и рану ушивают. После этого проводится иммобилизация конечности на 3 (а иногда и более) месяцев.
- Костная пластика по методу Matti-Russe. Этот способ хирургического лечения перелома, осложненного формированием ложного сустава, стал очень популярным, так как доказал свою высокую эффективность и является простым в выполнении. После ревизии и выявления зоны перелома хирург стабилизирует двумя спицами кость и вводит их так, чтобы они миновали зону разлома. Фрезой в костных тканях выполняется паз и в него плотно вклинивают трансплантат. Рану ушивают и проводят иммобилизацию конечности на 8-12 недель. После вмешательства первый контрольный снимок и удаление спиц выполняется через 2 месяца.
- Реваскуляризация проксимального костного фрагмента в сочетании с остеопластикой. Такие операции проводятся при выявлении асептического некроза, который является противопоказанием для проведения вышеописанных методик хирургического лечения. Для остеопластики из основания второй пястной кости выделяется несвободный трансплантат с сосудистой ножкой. В отломках кости выполняется канал, в который вводится и фиксируется костный трансплантат. После этого хирург пересаживает сосудистый пучок.
- Введение ограниченных костно-пластических артродезов цилиндрическим трансплантатом по методу Ашкенази. Такие вмешательства проводятся при деформирующем артрозе. Выбор типа артродеза зависит от степени разрушения различных сочленений. После вмешательства иммобилизация конечности длится от 8 до 12 недель.
Реабилитация после хирургического лечения начинается после снятия швов. Ее объем определяется специалистом индивидуально.
Реабилитация
После срастания перелома и снятия гипсовой повязки начинается курс реабилитации, который делится на три этапа. План таких восстановительных мероприятий составляется в зависимости от клинического случая и должен назначаться только специалистом, который при необходимости вносит коррективы в общепринятую методику. Начало спортивных тренировок после таких травм определяется индивидуально (обычно они допускаются через 3-6 месяцев после перелома).
На первом этапе пациенту рекомендуется ношение специальной повязки для обеспечения:
- полного расслабления мышц;
- профилактики кровоизлияний;
- купирования болей.
Кроме этого, больному назначаются препараты для улучшения оттока лимфы, восстановления обменных процессов и улучшения кровообращения.
На первом этапе реабилитации пациенту рекомендуется выполнение следующих упражнений:
- круговые движения;
- маятникообразные движения;
- сгибание и разгибание пальцев руки (большой палец при этом должен быть прижатым к внутренней поверхности кисти);
- сгибание и разгибание руки в локтевом суставе.
Такие упражнения выполняются примерно по 7-10 раз 10 раз в день.
Длительность первого этапа реабилитации обычно составляет около 14 дней.
Основные цели второго этапа восстановления направляются на следующие задачи:
- восстановление функций и разработка пораженного сустава;
- восстановление активных движений конечности.
Для достижения таких целей пациенту рекомендуется комплекс упражнений, которые выполняются в разных положениях и с применением дополнительных предметов: мяча и гимнастической палки. Гимнастика проводится 6 раз в день, а упражнения выполняются по 10-15 раз.
Цели третьего этапа реабилитации направляются на выполнение таких задач:
- восстановление функций конечности в полном объеме;
- улучшение общего тонуса организма.
Для этого пациенту рекомендуются следующие упражнения:
- висы на шведской стенке или турнике;
- отжимания от пола или стенки;
- занятия в зале с мячом весом 3-5 кг;
- упражнения с упором на кисть;
- упражнения с гантелями весом 3-5 кг;
- плаванье;
- игры в баскетбол или волейбол.
Длительность третьего этапа составляет от 1,5 до 2 месяцев.
На разных этапах реабилитации могут назначаться те или иные физиопроцедуры:
- диатермия;
- озокерит;
- массаж;
- лазеротерапия;
- электрофорез;
- ударно-волновая терапия;
- УВЧ;
- аппликации из парафина;
- грязетерапия;
- бальнеолечение.
Во время реабилитации пациент должен питаться рационально и включать в свое меню большее количество кисломолочных и молочных продуктов, овощей, ягод и фруктов.
Регулярность выполнения всех реабилитационных мероприятий позволяет достигать лучших результатов в восстановлении функциональности поврежденной конечности. Однако специалисты предупреждают, что форсирование событий может привести к ухудшению состояния руки и не рекомендуют превышать рекомендованные врачом нормы.
К какому врачу обратиться
Регулярно выполняемые упражнения лечебной физкультуры помогут восстановить функцию конечности в наиболее короткиий срок.
При появлении после травмирующей ситуации в области лучезапястного сустава боли, отека, кровоизлияний и ограничения движений следует обратиться к травматологу или ортопеду. После рентгенографии врач сможет выявить перелом ладьевидной кости и проведет необходимое лечение.
Перелом ладьевидной кости является частым диагнозом в практике травматологов и всегда требует проведения своевременного лечения. При самолечении такие травмы могут осложняться и приводить к существенному нарушению подвижности руки. Лечение переломов ладьевидной кости обычно проводится при помощи консервативных методов, но в сложных случаях больному может быть необходимо проведение хирургической операции.
Врач ортопед-травматолог Н. А. Карпинский рассказывает о переломе ладьевидной кости:
О переломе ладьевидной кости в программе «Жить здорово!» с Еленой Малышевой:
Загрузка…
Источник
Перелом ладьевидной кости

Переломы ладьевидной кости стопы — редкая патология в общей популяции, но широко представлена в среде легкоатлетов и людей, занимающихся спортом, связанным с бегом и прыжками.
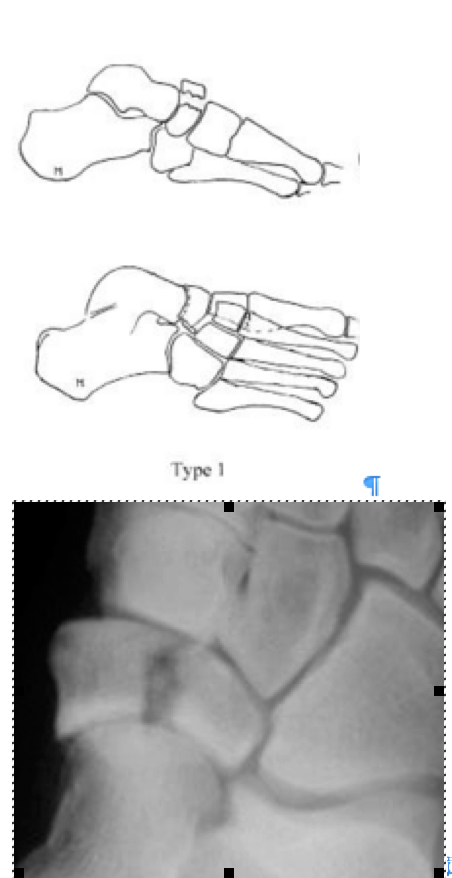
Переломы ладьевидной кости стопы подразделяются на две основные группы: травматические переломы и стресс-переломы. Травматические переломы в свою очередь подразделяются на отрывные переломы, переломы бугристости и переломы тела ладьевидной кости.
Отрывные переломы часто становятся следствием резкого подошвенного сгибания стопы. В большинстве случаев лечение консервативное, за исключением отрывного перелома бугристости ладьевидной кости сухожилием задней большеберцовой мышцы, когда требуется операция для предотвращения развития плоскостопия.
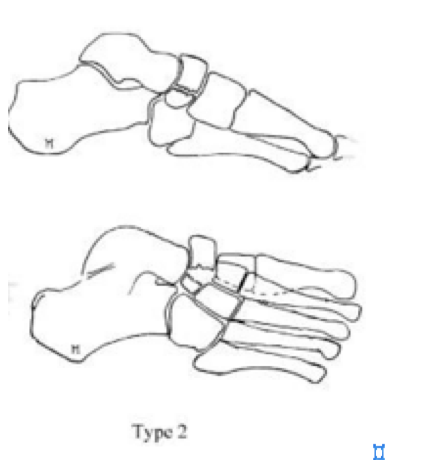
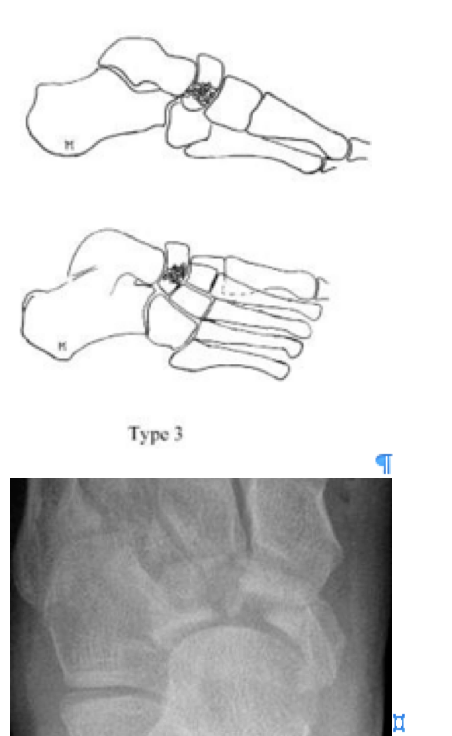
Переломы тела кости часто связаны с высокоэнергетической травмой, по своей тяжести подразделяются на 3 типа. 1 тип — переломы без смещения отломков, 2 тип — переломы с медиальным смещением переднего отдела стопы, 3-тип оскольчатые импрессионные переломы, с наружным смещением переднего отдела стопы.
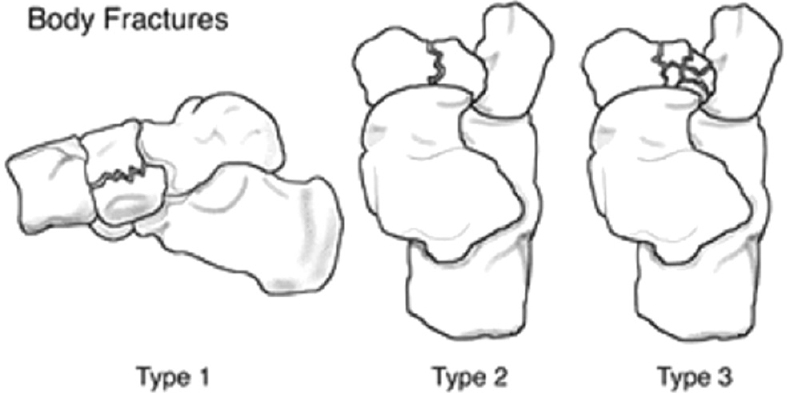
1 тип | Поперечный перелом тыльной части <50% кости вовлечено |
|
2 тип | Косой перелом, от тыльной наружной части к подошвенной внутреней части. Часто сопровождается медиальным смещением переднего отдела стопы |
|
3 тип | Центральный и латеральный оскольчатый, импрессионный перелом. |
|
Стресс переломы ладьевидной кости впервые были описаны Brehaulpt в 1855 году у солдат после длительного марш-броска. По мере популяризации бега частота данного вида переломов возрасла и в общей популяции.
-Тупая, ноющая боль в среднем отделе стопы
-Отёк
-Боль при пальпации
-Часто, полная амплитуда движений
Помимо стандартных прямой и боковой проекции необходимо выполнить рентгенографию под углом 45 °. Если рентгенография ничего не показала но клинически есть признаки перелома рекомендуется выполнение КТ или МРТ.
При отрывных переломах и большинстве переломов бугристости а также переломах тела кости 1 типа показано консервативное лечение. Используется гипсовая циркулярная повязка до в3 голени, ходьба с помощью костылей 6-8 недель с момента травмы, с последующей лечебной физкультурой.
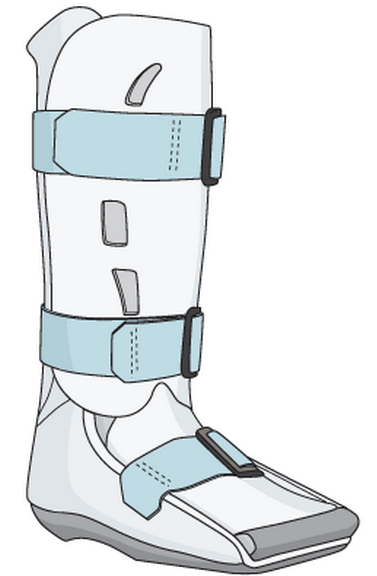
В случае острых травматических переломов 2 и 3 типа, а также переломах бугристости со значительным смещением, чаще всего показано оперативное лечение — открытая репозиция и остеосинтез.
В зависимости от морфологии перелома операция может состоять из простого остеосинтеза одним винтом, или сложной реконструкции с использованием костных трансплантатов и мостовидной фиксацией пластиной или даже артродезом.
Различные методики остеосинтеза блестяще представлены на сайте ассоциации остеосинтеза https://www2.aofoundation.org.
При стресс-переломах ладьевидной кости практически всегда в качестве первой меры применяется консервативное лечение по той же методике что и для травматических переломов, то есть иммобилизация в циркулярной гипсовой повязке или жёстком ортезе от пальцев стопы до коленного сустава сроком на 6-8 недель. Однако в группе профессиональных спортсменов целесообразно рассмотреть вариант раннего оперативного лечения, с целью снижения времени реабилитации, и скорейшего возвращения к тренировкам.
Стресс переломы ладьевидной кости встречаются всё чаще в среде физически-активных людей. Диагноз часто ставится несвоевременно, так как многие травматологи не знакомы с данной патологией и имеются определённые трудности в диагностике. Спортсмен часто жалуется на тупую боль, постепенно нарастающую на протяжении длительного периода времени и иррадиирующую в дистальные отделы стопы, по ходу медиального продольного свода. Рентгенограммы часто не демонстрируют никаких изменений, и в этой ситуации надо иметь клиническое чутьё, для того чтобы назначить сцинтиграфию или КТМРТ.
Ладьевидная кость анатомически предрасположена к стресс-переломам. Она имеет вогнутую форму и зажата между головкой таранной кости с одной стороны и тремя клиновидными костями с другой. Во время толчка стопой ладьевидная кость испытывает высокие сжимающие нагрузки. Помимо такого физиологического импинджмента, ладьевидная кость характеризуется довольно бедным кровоснабжением, с водораздельной зоной как раз в средней своей части.
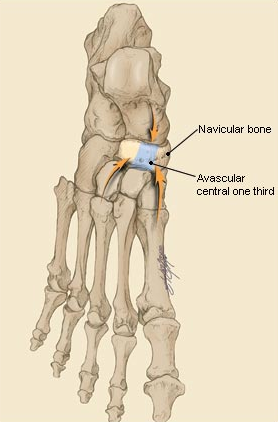
Собственно перелому предшествует длительный период ишемии и повышенного стресса, костной резорбции, которые можно выявить при сцинтиграфии до появления самой линии перелома на КТ или МРТ.
В ряде исследований выявлены несколько возможных предрасполагающих к перелому факторов: кавоварусная деформация стоп, короткая первая плюсневая кость, обувь с избыточно широкой задней частью, метатарсус аддуктус, ограничение движений в подтаранном суставе, ограниченное тыльное сгибание стопы. Однако основным фактором всё равно остаётся избыточная физическая нагрузка, которая становится следствием неправильного режима тренировок, неправильной техники бега, плохого обмундирования, превышения предела доступных данной анатомической конституции возможностей.
Размытая клиническая картина делает диагностику стресс-переломов ладьевидной кости трудной задачей. Тупые ноющие боли в области свода стопы могут быть настолько слабыми что спортсмен будет продолжать тренироваться через боль, сохраняется полный объём движений, боли провоцируются стоянием на мысках, пальпацией области ладьевидной кости. Обычные рентгенограммы выявляют стресс переломы ладьевидной кости только в 30 % случаев. Сцинтиграфия, наоборот, является самым точным методом, позволяющим выявить изменения в кости до возникновения собственно линии перелома. Однако все результаты костного сканирования должны дополнительно контролироваться при помощи КТ или МРТ, так как в случае наличия перелома они не позволяют оценить его морфологию.
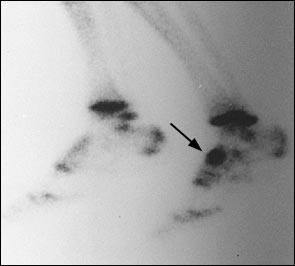
При выполнении КТ оптимально использовать малый шаг (1,5мм) и делать срезы в плоскости таранно-ладьевидного сустава. КТ часто позволяет выявить неполный перелом, начинающийся проксимально по тыльной поверхности и идущий в косом направлении к дистальной части подошвенной поверхности.
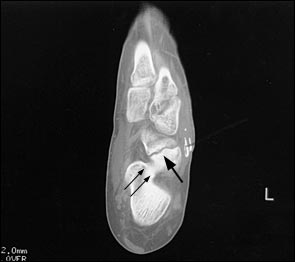
Большой стрелкой обозначен перелом ладьевидной кости, двумя маленькими стрелками — синостоз пяточной и ладьевидной кости.
На основании КТ-картины можно подразделить пациентов на 3 группы, 1 тип — изолированные переломы дорсальной кортикальной пластинки, 2 тип — перелом дорсального кортекса и тела кости, 3 тип — полный перелом ладьевидной кости. Тяжесть течения и сроки сращения увеличиваются соответственно от 1 типа к 3.
МРТ является вторым по сенситивности исследованием и становится альтернативой сцинтиграфии. Отёк кости на Т-2 взвешенных изображениях обнаруживает костные изменения предшествующие перелому. МРТ нецелесообразно выполнять если уже выполнены сцинтиграфия и КТ.
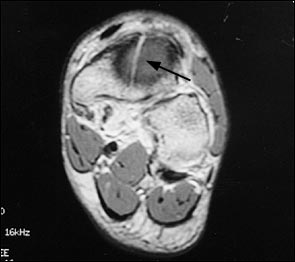 ‘
‘
В 80 % случаев переломов ладьевидной кости без смещения для выздоровления достаточно 6 недель в циркулярной гипсовой повязке без нагрузки на повреждённую конечность. После иммобилизации начинается физическая реабилитация, нагрузка постепенно увеличивается под контролем специалиста, при возобновлении болей нагрузка снижается. При неэффективности консервативного лечения рекомендуется оперативное лечение. Чаще всего хирургическое лечение сводится к компрессионному остеосинтезу одним или двумя винтами, иногда с использованием остеокондуктивных материалов.
Среднее время до полной реабилитации составляет от 3 до 6 месяцев в зависимости от морфологии перелома.
Возможно вам также будут интересны статьи:
-перелом лодыжки
-перелом 5-й плюсневой кости
-сустав Лисфранка
-разрыв ахиллова сухожилия
-плоскостопие у взрослых
Источник