Перелом нижней челюсти
Содержание статьи
Перелом нижней челюсти — патологическое состояние, возникающее при нарушении целостности нижнечелюстной кости. Пациенты жалуются на появление болезненной припухлости в зоне повреждения, нарастание болевых ощущений при жевании, открывании рта. Прикус нарушен, в полости рта выявляются разрывы слизистой с оголением края кости. Зубы на поврежденном фрагменте подвижны. Диагноз «перелом нижней челюсти» ставят, исходя из жалоб, локального статуса, данных рентгенографии. Первичное лечение перелома нижней челюсти заключается в устранении боли, антисептической обработке раны, временном шинировании. Постоянная фиксация отломков достигается консервативным или хирургическим путем.
Общие сведения
Перелом нижней челюсти — повреждение кости, сопровождающееся полным или частичным нарушением ее целостности. Среди травм ЧЛО переломы нижней челюсти диагностируют наиболее часто. Комбинированные повреждения верхнечелюстной кости и нижней челюсти выявляют у 15% обследованных. Основную группу пациентов составляют мужчины в возрасте от 20 до 40 лет. У детей переломы нижней челюсти встречаются в 15% случаев.
По распространенности первую позицию занимают переломы тела (свыше 65%), на втором месте — повреждения угла (37%), на третьем — переломы ветви. Нарушение целостности ментального отдела диагностируют у каждого двадцатого пациента. Соотношение односторонних и двусторонних повреждений нижнечелюстной кости составляет 1:1. В проведении оперативного лечения перелома нижней челюсти нуждаются около четверти больных.
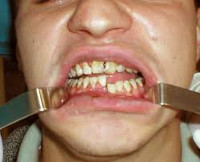
Перелом нижней челюсти
Причины перелома нижней челюсти
Перелом нижней челюсти возникает вследствие воздействия силы, величина которой превышает пластичные характеристики костной ткани, что бывает, например, в результате фронтальных и латеральных ударов в нижнюю треть ЧЛО, при падении с высоты на лицо тяжелых предметов, в случае ДТП. Локализация линии перелома соответствует участку кости со сниженной плотностью. Травматическим повреждениям в большей степени подвержены угол нижней челюсти, мыщелковый и суставной отростки, подбородочный отдел.
В стоматологии также встречаются патологические переломы нижней челюсти, возникающие в результате приложения сил, не превышающих физиологические. Подобные повреждения наблюдаются при резорбтивных процессах костной ткани у пациентов с воспалительно-деструктивными (при остеомиелите, радикулярных кистах) заболеваниями или в случае развития злокачественной опухоли.
Переломы нижней челюсти бывают не только прямыми, но и отраженными. При прямом переломе целостность кости нарушается в точке воздействия травмирующей силы. Локализация отраженных переломов нижней челюсти напрямую зависит от площади и направления удара. При двустороннем сжатии нижнечелюстной кости в области моляров максимальное напряжение костной ткани сосредотачивается в участке срединной линии. При прямом воздействии высокоамплитудной силы в зону подбородка наиболее уязвимыми являются шейки нижней челюсти. Односторонний перелом шейки зачастую бывает отраженным, возникает вследствие бокового удара. Дислокация отломков при переломе нижней челюсти определяется траекторией воздействия травмирующей силы, площадью поврежденного участка, группой мышц, прикрепленных к его поверхности.
Классификация переломов нижней челюсти
По локализации переломы нижней челюсти разделяют на 2 группы:
- Переломы тела. Чаще бывают открытыми, клинически сопровождаются разрывом слизистой, кровотечением. Различают срединные (линия разлома проходит между центральными резцами), ментальные (нарушение целостности наблюдается в участке между клыком и премоляром или между премолярами), боковые (зона повреждения локализуется в области моляров), ангулярные (повреждается кость в участке угла) переломы нижней челюсти.
- Переломы ветви. К этой категории относят нарушения целостности ветви нижнечелюстной кости (линия разлома при этом имеет параллельное или перпендикулярное направление относительно продольной оси) и двух ее отростков — суставного и венечного. В свою очередь перелом суставного отростка может проходить на уровне основания, шейки или головки. Чаще диагностируют закрытые переломы ветви нижнечелюстной кости.
Переломы нижней челюсти также разделяют на линейные (наблюдается одна линия перелома), оскольчатые (образуется несколько фрагментов, пересекающихся между собой под разными углами) и комбинированные, открытые и закрытые, односторонние и двусторонние.
Симптомы перелома нижней челюсти
При переломе нижней челюсти пациенты жалуются на появление болезненной припухлости в участке повреждения. Неприятные ощущения усиливаются при жевании, откусывании пищи. В случае нарушения целостности крупных кровеносных сосудов возникает кровотечение. При боковом линейном переломе нижней челюсти лицо приобретает асимметричную конфигурацию. Травматическое повреждение нижнелуночкового нерва вызывает онемение ментальной зоны и нижней губы. Цвет кожи изменен вследствие образования кровоподтеков, гематом.
При открытых переломах на слизистой оболочке выявляют разрывы с обнажением края кости. По переходной складке определяют кровоизлияния. Артикуляция при переломе нижней челюсти нарушена. Характер смыкания зубов определяется уровнем, симметричностью повреждения. У пациентов наблюдается ступенчатость зубного ряда. Фиссурно-бугорковый контакт нарушен. Зубы, находящиеся в линии перелома, подвижны (2-3 степени). Часто выявляют полные вывихи зубов.
Диагностика перелома нижней челюсти
Диагноз перелом нижней челюсти ставят на основании жалоб пациента, локального статуса, данных рентгенографии. В ходе физикального осмотра врач-стоматолог выявляет характерные внешнеротовые признаки перелома нижней челюсти: отечность мягких тканей в участке повреждения, изменение цвета и нарушение целостности кожи. Наблюдается отклонение срединной линии. При пальпаторном обследовании удается обнаружить неровности, западения кости. Если линия перелома нижней челюсти проходит в области угла или ветви, незначительное давление на подбородок приводит к усилению болезненности в месте повреждения. И, наоборот, если у пациента ментальный перелом, двустороннее надавливание в ангулярных участках вызывает появление выраженной боли во фронтальной зоне.
Для определения локализации перелома нижней челюсти стоматологи используют диагностический тест, при котором шпатель ставят по трансверзали на жевательных поверхностях нижних моляров. Легкое постукивание по выступающей части шпателя при сомкнутых зубных рядах вызывает у пациента болезненность в том месте, где проходит линия перелома нижней челюсти. Для диагностики целостности суставного отростка пальпируют участок кожи впереди козелка. С целью определения траектории движения суставной головки используют пробу, при которой врач-стоматолог ставит указательные пальцы в слуховые проходы потерпевшего. Пациент при этом медленно выполняет движения в вертикальной и трансверзальной плоскостях. Отсутствие движений суставной головки подтверждает наличие повреждения мыщелкового отростка.

КТ лицевого скелета (3D-реконструкция). Перелом мыщелкового отростка нижней челюсти со смещением
Ключевое значение в процессе диагностики перелома нижней челюсти имеют данные рентгенографии. Зачастую выполняют несколько снимков в разных проекциях (переднюю, боковую рентгенограммы). При подозрении на ментальный перелом нижней челюсти наряду с обзорной рентгенографией делают прицельную рентгенограмму. Для определения целостности мыщелкового отростка применяют специальные укладки (по Шюллеру, Парма). На рентгенограмме при переломе нижней челюсти обнаруживают нарушение целостности кости в виде тонкой полоски просветления. Дифференцировать перелом нижней челюсти необходимо с другими повреждениями костей ЧЛО, а также с ушибами мягких тканей. Физикальный осмотр проводит челюстно-лицевой хирург.
Лечение перелома нижней челюсти
Лечение переломов нижней челюсти включает антисептическую обработку раны, устранение болевого синдрома. Для достижения стойкой репозиции и фиксации отломков края кости сглаживают, устраняют интерпозицию мягких тканей между фрагментами. Удалению подлежат зубы, находящиеся на линии перелома. С целью предотвращения присоединения вторичной инфекции слизистую в участке разрыва ушивают.
Первичная иммобилизация при переломе нижней челюсти заключается в создании неподвижного блока, состоящего из нижней челюсти, прижатой к верхнечелюстным костям. Для этого используют бинтовые повязки или метод межчелюстного лигатурного соединения. При линейных переломах тела челюсти без смещения, а также в случае ангулярных переломов нижней челюсти без смещения для фиксации и иммобилизации фрагментов применяют двухчелюстное проволочное шинирование челюсти.
В связи с низкой эффективностью ручной репозиции отломков при ангулярном и мыщелковом переломах нижней челюсти со смещением чаще используют хирургический метод лечения. Среди основных техник открытого остеосинтеза применяют костный шов, мини-пластины, полиамидную нить. Для соединения фрагментов с помощью костного шва производят разрезы мягких тканей, скелетируют кость со щечной и оральной стороны. С линии перелома нижней челюсти удаляют осколки, края кости сглаживают. В отломках по обе стороны от линии повреждения делают отверстия для фиксации проволоки. После укладки слизисто-надкостничного лоскута рану ушивают. Для достижения более жесткой иммобилизации при переломе нижней челюсти дополнительно применяют назубные шины.
Мини-пластины показаны при косых, оскольчатых переломах ветви и тела нижней челюсти. Разрез делают только со щечной стороны, после отсепарирования слизисто-надкостничного лоскута проводят обработку перелома. На отломках по обе стороны от линии перелома нижней челюсти просверливают отверстия, с помощью шурупов фиксируют мини-пластины. Укладывают на место слизисто-надкостничный лоскут, накладывают швы.
Для предотвращения развития посттравматического остеомиелита пациентам назначают антибактериальные препараты. Эффективность лечения переломов нижней челюсти зависит от своевременности оказания специализированной помощи, характера перелома, наличия осложнений. Первичная костная мозоль при переломе нижней челюсти формируется в течение 20 дней, вторичная — на протяжении 6-8 недель. При раннем обращении пациента с переломом тела прогноз благоприятный. Повреждение ветви и ее отростков может привести к стойким функциональным нарушениям.
Источник
Надент — Универсальная стоматология Натальи Хворостиновой в Москве
Рекомендация
Студентам
Вы можете использовать данную статью как часть или основу своего реферата или даже дипломной работы или своего сайта
Просто перейдите по ссылке ниже, редактируйте статью, все картинки тоже доступны, все бесплатно
Редактировать статью?!
Скачать статью в формате PDF
Сохраните результат в MS Word Docx или PDF, делитесь с друзьями, спасибо 🙂
Категории статей
- На английском языке
- Зубная боль
- Лазерная стоматология
- Кариес
- Пульпит
- Периодонтит
- Эндодонтия
- Ортопедия
- Имплантология
- Студентам стоматологических факультетов медицинских универститетов
- Лечение зубов
- Отбеливание зубов
- Детская стоматология и стоматология будущих мам
- Ортодонтия
- Гигиена полости рта
- Галитоз или плохой запах изо рта
- Все о фторе, полезность и вред
- Молочница(кандидоз) полости рта
- Стоматит
- Гингивит и пародонтит
- Все
Переломы мыщелкого отростка нижней челюсти
Частота, виды
Перелом мыщелкого отростка встречается довольно-таки часто. Он стоит на втором месте после перелома в области угла нижней челюсти. Перелом в области мыщелкого отростка может быть:
1.
1) односторонний; 2)двусторонний; 2.
1) перелом основания»
2) перелом в области шейки;
3) перелом головки мыщелкового отростка;
3.
1) внутрисуставной перелом;
2) внесуставмой перелом.
Механизм перелома и смещения отломков
Переломы мыщелковых отростков возникают при ударе, направленном спереди назад, в случае действия силы на большой поверхности подбородочного отдела. Это бывает при падении лицом вниз на землю, при ударе подбородком и широкую поверхность какого-либо предмета. Если травмирующая сила приложена к боковому отдела тела нижней челюсти, то возникает перелом основания вследствие перегиба (толщина кости в медиола-тералыюм направлении меньше, чем в переднезаднем).
При повреждении основания суставного отростка плоскость перелома, как правило, проходит от полулунной вырезки косо вниз и кзади. При этом в большинстве случаев линия перелома на наружной и внутренней пластинках не совпадает. В зависимости от того, какая из линий перелома выше, наблюдается различное совмещение отломков,
Переломы в области шейки суставного отростка бывают поперечными и косыми. В случаях смещения отломков при этих переломах нередко наблюдаются вывихи суставной головки и чем выше проходит плоскость перелома, тем заметнее сказывается «вывихивающее действие» латеральной крыловидной мышцы. Кроме того, при косых переломах с плоскостью перелома, идущей снаружи кнутри и книзу, большой отломок, подтягиваясь кверху, содействует смещению малого отломка кнутри.
При переломах головки нижней челюсти чаще всего наблюдается от-лом медиального мыщелка, и при разрыве суставной капсулы он смещается кнутри и несколько кпереди.
Клиническая клиника
Основная жалоба пострадавшего — боль в области нижней челюсти, усиливающаяся при открывании рта, разговоре, попытке разжевать пищу.
При одностороннем переломе средняя линия смещена в сторону перелома. На стороне зубы плотно контактируют, а на. здоровой стороне контакта нет.
В случае двустороннего перелома, в результате подтягивания вверх обеих ветвей нижней челюсти, верхняя и нижняя дуги соприкасаются лишь молярами. Это дает картину, несколько напоминающую открытый прикус.
Возможно изменение окраски кожных покров в результате кровоизлияния, припухлость мягких тканей в области перелома.
При внутрисуставных переломах мыщелкового отростка иногда наблюдается кровотечение из слухового прохода в результате повреждения его стенки острым краем отломка.
Отмечаться может западение ткани кпереди от козелка уха, отсутствие активных движений суставной головки во впадине. Отсутствует при одностороннем переломе синхронность движений головок.
Диагностика
При постукивании пальцем или надавливании на подбородок больного появляется боль в области суставного отростка (симптом непрямой нагрузки).
Клиническая картина и рентгенологическое исследование позволяют точно поставить диагноз.
Возможные осложнения
1. Развитие инфекционно-воспалительного процесса в области перелома.
2. Формирование ложного сустава.
3. Неправильное сращение отломков.
4. Развитие анкилоза височно-нижнечелюстного сустава. Лечение
Цель лечения и репозицию смотри в вопросе •: ■>. ЧЧ
Временная иммобилизация требует использования повязок, фиксирующих нижнюю челюсть к верхней или к своду черепа марлевых круглых и пращевидных; эластичных по Урбаской; жесткой стандартной подбородочной пращи; гипсовой пращевидиой.
Для постоянной фиксации отломков при переломе нижней челюсти используют проволочные шины (по Тигерштедту, стандартные по Васильеву) на обе челюсти с межчелюстной резиновой тягой. При этом в области моляров помещается межчелюстная резиновая или пластмассовая прокладка с одной или двух сторон.
Также можно использовать шины Вебера, Вапкевича.
При невозможности консервативного лечения применяют оперативные способы закрепления отломков.
Для этого •’применяют костный шов; комбинацию костного шва с двумя тонкими металлическими спицами, которые располагаются на наружной и внутренней пластинках нижней челюсти или внутренней пластинках нижней челюсти или внутрикостно; закрепление отломков самотвердеющей пластмассой (по Магариллу).
Возможно использование эластического «подвешивания» нижней челюсти к костям лицевого скелета (к передней ости носа, за наружную стенку грушевидного отверстия, к скуловой кости).
Больным назначается противовоспалительная терапия, гшюсенсибшш-зирующая, стимулирующая, общеукрепляющая.
Для улучшения консолидации отломков на 12-14-й день после иммобилизации проводится электрофорез кальция на область перелома.
Источник: stomfak.ru
- Уход за зубами
- Вкладки
- Форма лица
- Эффективность применения пасты диакет и гуттаперчевых штифтов в качестве корневой пломбы при лечении пульпита
- Внутренние напряжения в пластмассе. Предупреждение их возникновения
- Зубной камень. Причины
- Физиологические изменения в зубочелюстной системе при воздействии ортодонтических аппаратов
- Баранина, запеченная с овощами
- Гингивит
Источник
( )13 « » 19 2016 ( ) « » — . . . ( .., .., .., .., .., .., .., .. : .., .., .., .., .., .., .., .., .. I. ( ) « » . II. ( ) « » :
III. ( ) « » : -10 — , . — — -10. IV. ( ) « » :
( ) — . ( ) :
( ) « » — . . . ( . . . ). — . .. . VI. — , . 3 % . , 80 % . . — , , , . . , , , . , . , , , . , . , , — . , . , , — (m.masseter), ; (m.temporalis); (m.pterygoideus lis) ; (m.pterygoideus lateralis) — . , , — (m.digastricus) ; — (m.mylohyoideus) , — (m.geniohyoideus) , — (m.genioglossus) — (m.hyoglossus) . . . , , , . . , . ( ) . , ( ), . , , . , . , , . (, , ..) . , , (, ., ) — 48, 9%; — 20, 5 %; — 15, 2%; — 10, 3%; — 5%; — 0, 1%. , / , , , . , , , , , . .., , . . . , , : , , . , — . , , — — . — , , , . . «» — . , , , . , — . , , . , , . , . , , . , , . , , , . :
. , , . . . , , , , , . , , , . ( , , , , ) . , , . , , . , , . , , . : — — . , . . , , . , ( ). . — . , , . , . — , . . , ( ). . . , , , , . ( / ) , . -10. S02.6 — S02.60 — S02.61 — S02.62 — S02.63 — S02.64 — S02.66 — , () , , . :
, . . . . : , , . , . : — ; — ; — , , , , ; . () . . . () (). , . ( -, , .) ( ). ( , , ) . , , , , . , . : -, ; ; . : ; ; . , . : ( , , , , ) 1, 8-2 , 12.15 .; 0, 8 , 12.15 .; 0, 4-0, 6 , 10 .; . — . : ; ( ); (, , ); ; ; ; ; ; .. ( ) ( ) . :
:
, . . , , , , , , . , , , , (, ). . ( , , ): ; ; . — — . , ( ) — . — . , — , , — , . . — . ( ) — . — — . -, -, , , , , , — , . VII. 7.1. : — : : : : — -10: S02.62, S02.63, S02.64, S02.66. 7.1.1. ,
7.1.2. ( ) , . 7.1.3. —
* «1» — 1 ; « » — (2 ); « » — ( ) 7.1.4. , , , — . , , , , ( 043/). , , , , , , , . . , , . , , . , , . . , , , , — — . , — , . . . , . , , . , . « » . . — , . : , . , , . , , , , , , . , . , , ( ). , , . . . . , , , , , . 7.1.5. —
* «1» — 1 ; « » — (2 ); « » — ( ) 7.1.6 , , , . . 7.1.7. — 7.1.8. (, , ). , , . . 7.1.9. , , — () , , . — 4 — 6 . . , , , . 7.1.10. , 4 — 6 . 7.1.11. , 2 « «. 1 , , . 7.1.12. ( ) . 3. 7.1.13. . 4. 7.1.14. ( ) « — » ( ). , , ( ), . , , : ) ( ), ; ) ( ) . 7.1.15.
7.1.16. ( ) « — » . 7.1.17. ( ) « — » . 8. 7.2. : — : : : : — -10: S02.60 S02.61, S02.66. 7.2.1. ,
7.2.2. ( ) , . 7.2.3. —
* «1» — 1 ; « » — (2 ); « » — ( ) 7.2.4. , , , — . , , , , ( 043/). , , , , , , , . . , , . , , . , , . . , , , , — — . , — , . . . , . , , . , . « » . . — , . : , . , , . , , , , , , . , . , , ( ). , , . . . . , , , , , . 7.2.5. —
* «1» — 1 ; « » — (2 ); « » — ( ) 7.2.6 , , . . 7.2.7. — 7.2.8. (, , ). , , . . 7.2.9. , , — () , , . — 4 — 6 . . , , , . 7.2.10. , 4 — 6 . 7.2.11. , 2 « ». 1 , , . 7.2.12. ( ) . 3. 7.2.13. . 4. 7.2.14. ( ) « — » ( ) , , ( ), . , , : ) ( ), ; ) ( ) . 7.2.15.
7.2.16. ( ) « — » 7.2.17. ( ) « — » . 8. 1( ) « » , ,
2( ) « » 3( ) « » ( )_____ _____________________________________________________________________________________ _______________________________________________________________________________________ « », : ____________________________________________________ _________________________________________________________ __________________________________________________________________ , __________________________________ __________________________________________________________________ ________________________________________________________________________ , . : ______________________________________________________________________________________ ______________________________________________________________________________________ ______________________________________________________________________________________ ______________________________________________________________________________________ . , . , , . . , . ________________________ ( ). «___»________________20___ . , ________________________________ ( ) _____________________________________________________________ ( ) __________________________________________________ ( ) _______________________________________________________ ( ) , _______________________________________________________ ( ) __________________________________________________________ ( ) , ______________________________________________________ ( ) _______________________________________________________ ( ) 4( ) « »
5( ) « »
6( ) « » , .
7( ) « » 7 ( , 4 — 6 ) ( ) . . . ( ). — , (-, ) , . — . ( ). ( ). — , , , , . , , , . , , . , . . , 45° , , . (-) , . , . , , . , . . ( , , ). ( ). — , -.
, — . , 1 . :
( , ) :
, — , — , , , . , . . , : , . ( , , , ). — 2 . 8( ) « » _ / -10 S.02.60, S02.61, S02.62, S02.63, S02.64, S02.66, , : —
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник