Перелом таранной кости и реабилитация после него
Содержание статьи
Таранная кость — одна из самых малоизвестных обычному обывателю костей человеческого скелета, однако, очень знакомая в медицинских кругах, особенно среди хирургов-ортопедов и спортивных врачей. Эта маленькая косточка сложной формы выполняет просто колоссальную функцию. Она является как бы основой голеностопного сустава. С её помощью происходит согласование костей голени с костями голеностопа, ведь соединяется таранная кость с малоберцовой, большеберцовой, ладьевидной и пяточной костями.
Что такое перелом таранной кости и чем он опасен
Перелом таранной кости — это достаточно редкое явление, которое присуще, в большей степени, профессиональным спортсменам, особенно футболистам. Случаются такие переломы в результате сильного удара, либо в результате чрезмерных нагрузок на голеностоп. Для современных травматологов перелом таранной кости — это настоящая проблема. Несмотря на высокий уровень развития медицины, данная травма не долечивается до конца и в последствии делает невозможным возврат к нормальному образу жизни. Примерно 30% людей, которые перенесли такой перелом, становятся инвалидами. Такое положение вещей связанно с тем, что в силу своей локации таранная кость находится в области плохого кровоснабжения и любые её травмы заживают очень долго и с большой вероятностью всевозможных осложнений. Одно из самых опасных осложнений — это некроз костной ткани.
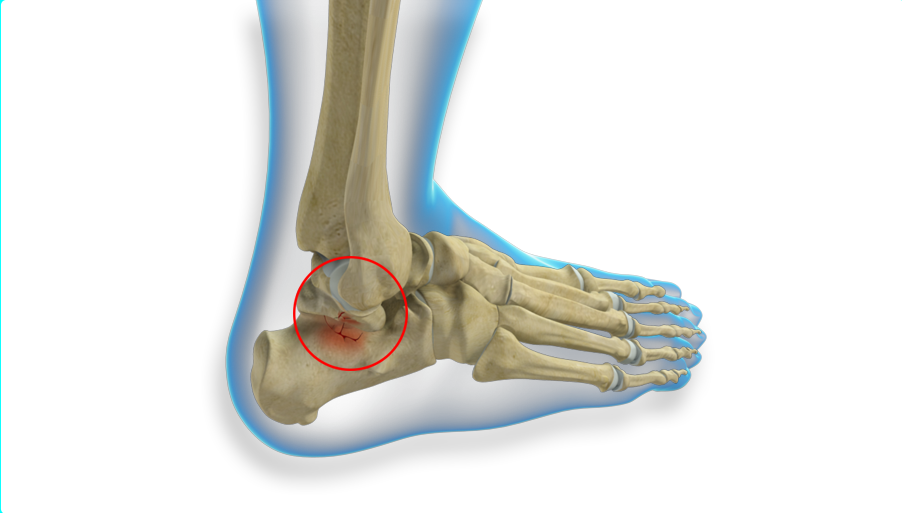
Основные симптомы перелома таранной кости полностью совпадают с симптомами переломов любых других костей верхних и нижних конечностей, а именно: сильная боль, отёк, нарушение двигательной функции. Точный диагноз в данном случае возможно поставить только на основании рентгеновского обследования. При этом снимки делаются в обязательном порядке в трёх проекциях. Даже опытный врач-травматолог не всегда возьмёт на себя ответственность постановки диагноза исключительно на основании осмотра больного. Когда всё подтвердилось и установлено, что пострадала именно таранная кость, больному назначается лечение. Очень часто оно носит оперативный характер. Далее наступает период реабилитации.
Реабилитация после перелома таранной кости
Всем пациентам с переломом таранной кости в обязательном порядке на первом этапе накладывается гипс, или жёсткий ортез. В последствии, когда кость уже срослась, следует значительно ограничить физические нагрузки на неё. Для этого исключаются занятия спортом, а человеку рекомендуется ещё какое-то время ходить в гибком ортезе.
Второй реабилитационный момент — это массаж. Как известно, благодаря массажу происходит улучшение кровообращения, а это в данном случае является просто необходимым фактором. Очень важно проводить процедуру массажа в специализированных медицинских кабинетах. Самостоятельно осуществлять эту манипуляцию нельзя, так как можно нанести вред всему суставу.
Физиотерапия — ещё один из вариантов восстановления после перелома таранной кости. Не смотря на всё многообразие физиопроцедур, при переломе таранной кости наиболее часто назначают электрофорез, ударно-волновую терапию, ультрафиолетовое облучение всего сустава и магнитотерапию.
Завершающим этапом реабилитации можно считать специальную гимнастику для голеностопного сустава. Заниматься ей можно только после разрешения врача и под присмотром специалистов. Основная её задача — это вернуть суставу прежнюю подвижность, выносливость и силу. Реабилитационная гимнастика — это одно из самых длительных восстановительных мероприятий. Заниматься ей следует начинать сразу после срастания кости и до полного восстановления нормального функционирования сустава, а это может занять от нескольких месяцев и до 2-х лет.
Источник
Переломы таранной кости
Что это такое?
Эти переломы возникают вследствие высокоэнергетической травмы, например, в результате ДТП или падения с высоты.
Поскольку таранная кость принимает непосредственное участие в движениях голеностопного сустава, ее перелом неизбежно ведет к значительному ограничению подвижности и функции сустава. Кроме того, при переломах таранной кости могут возникать проблемы с их сращением, что становится причиной серьезных осложнений, в т.ч. хронического болевого синдрома. По этой причине многие переломы таранной кости подлежат хирургическому лечению.
Кратко о анатомии таранной кости
Таранная кость образует нижний отдел голеностопного сустава (верхний его отдел образован большеберцовой и малоберцовой костями). Таранная кость располагается тотчас над пяточной костью, вместе с которой она образует подтаранный сустав, выполняющий весьма важную функцию при ходьбе, особенно по неровной поверхности.
Таранная кость — это основное связующее звено между голенью и стопой, обеспечивающее перераспределение нагрузки на уровне голеностопного сустава. Большая ее часть покрыта суставным хрящом — гладкой белой тканью, покрывающей все участвующие в образовании суставов поверхности костей. Суставной хрящ обеспечивает беспрепятственное скольжение суставных поверхностей друг относительно друга.
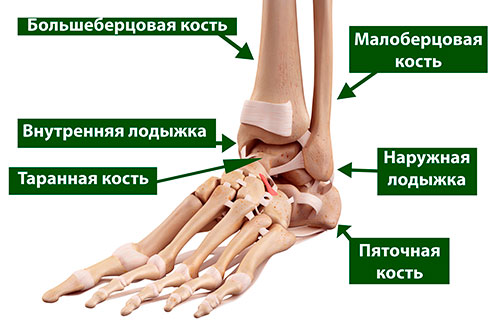
Таранная кость располагается между нижними концами костей голени и пяточной костью
Виды переломов таранной кости
Любая часть таранной кости может подвергаться повреждению. Наиболее часто перелом таранной кости локализуется в средней ее части, называемой «шейкой». Шейка таранной кости разделяет «тело» таранной кости, расположенное под большеберцовой костью, и «головку», расположенную ниже и ближе к середине стопы.
Еще одной частой локализацией переломов таранной кости является ее наружная часть, несколько выстоящая за пределы голеностопного сустава — «латеральный отросток». Переломы латерального отростка обычно возникают при форсированном смещении голеностопного сустава в сторону и часто наблюдаются у сноубордистов.
Переломы нередко классифицируют в соответствии с выраженностью смещения, т.е. в зависимости от того, насколько костные фрагменты сместились относительно своего нормального положения.
Переломы с минимальным смещением или стабильные переломы. При таких переломах смещения практически не бывает. Костные фрагменты сохраняют свое нормальное положение. Смещения при этих переломах не наступает и в процессе лечения, поэтому операция обычно не требуется.
Переломы со смещением. Под этим термином понимаются переломы, при которых костные фрагменты смещаются относительно своего нормального положения. Степень смещения зависит от величины силы, вызвавшей перелом. Переломы со значительным смещением чаще всего являются нестабильными. Нестабильные переломы таранной кости со смещением фрагментов обычно требуют хирургического лечения, целью которого является восстановлением анатомии кости и создание условий для восстановления функции стопы и голеностопного сустава.
Открытые переломы. Это переломы, сопровождающиеся нарушением целостности кожных покровов. Открытые переломы нередко сопровождаются более значительными повреждениями окружающих мышц, сухожилий и связок. Кроме того, при открытых переломах возникает сообщение внутренних сред организма с внешней средой и такие переломы характеризуются высоким риском развития осложнений, в т.ч. инфекционных, и заживают дольше обычного.
Переломы таранной кости часто локализуются в средней ее части — в области «шейки». На данном рисунке схематично представлен перелом шейки таранной кости со смещением.
Причины переломов таранной кости
Большинство переломов таранной кости являются результатом высокоэнергетической травмы, например, вследствие ДТП или падения с высоты. Спортивные травмы, особенно при катании на сноуборде, являются еще одной, однако менее распространенной причиной повреждений таранной кости.
Симптомы перелома таранной кости
Пациенты с переломами таранной кости обычно предъявляют жалобы на:
- Острую боль
- Невозможность опоры на поврежденную стопу
- Выраженный отек, кровоизлияния и болезненность при пальпации
Диагностика переломов таранной кости
Большинство пациентов с переломами таранной кости в связи с тяжестью полученных повреждений доставляются в отделения неотложной помощи или травматологические центры.
Физикальное обследование
Выслушав ваши жалобы и выяснив анамнез травмы и другие важные детали, касающиеся состояния вашего здоровья, врач приступит к тщательному клиническому обследованию:
- Врач осмотрит ваши нижние конечности и стопы на предмет следов получения травмы, тщательно пропальпирует их на предмет выявления участков локальной болезненности
- Оценит характер движений и чувствительности в стопе. К некоторых случаях одновременно с переломами могут возникать и повреждения нервных стволов.
- Врач проверит пульсацию основных артерий стопы с тем, чтобы убедиться, что кровоснабжение стопы и голеностопного сустава не пострадало
- Осмотрит стопу и голеностопный сустав на предмет отека, который порой может быть выражен настолько, что развивается состояние, называемое компартмент-синдромом. Компартмент-синдром может приводить к потере чувствительности и движений в стопе и требует неотложного хирургического лечения.
- Обследует другие участки тела на предмет сопутствующих повреждений, например, нижних конечностей, таза и позвоночника.
Дополнительные методы исследования
Информация, полученная в ходе дополнительных методов исследования, помогает доктору решить, показана вам операция или нет, и используется непосредственно для планирования предстоящей операции.
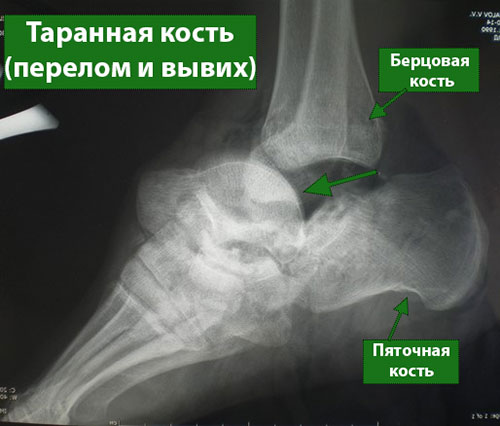
- Рентгенография. Рентгенография является наиболее распространенным и доступным дополнительным методом исследования костной системы. На рентгенограммах можно увидеть перелом и оценить степень смещения фрагментов (расстояние между отдельными костными фрагментами). Также рентгенография позволяет оценить, сколько этих фрагментов.
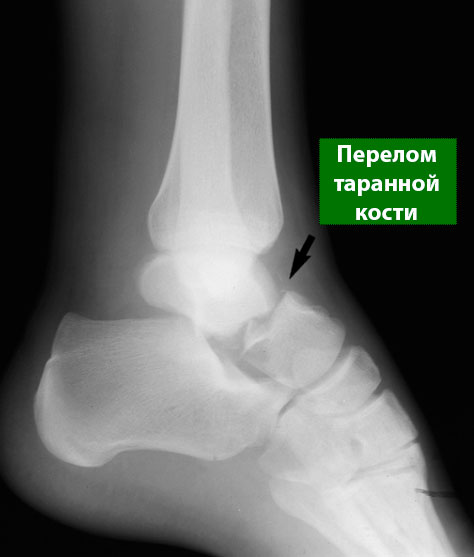
Рентгенограмма при переломе шейки таранной кости.
- Компьютерная томография (КТ). При необходимости в более детальной оценке характера перелома доктор может назначить вам КТ. КТ позволяет получить изображения поперечных срезов различных участков стопы. Она обеспечивает нас более ценной информацией, касающейся тяжести перелома, и позволяет более четко увидеть все линии перелома и границы фрагментов.
Лечение переломов таранной кости
Основным мероприятием первой помощи при переломах таранной кости, как и при любых других травмах голеностопного сустава, является иммобилизация голеностопного сустава жесткой шиной с мягким подкладом, наложенной вдоль подошвенной поверхности стопы и задней поверхности голени до коленного сустава. Придание стопе возвышенного (выше уровня сердца) положения позволит минимизировать отек и болевые ощущения. Специфика дальнейшего лечения зависит от тяжести и характера перелома, поэтому пострадавший должен быть немедленно доставлен в лечебное учреждение.
Консервативное лечение
Консервативное лечение может быть показано только при стабильных переломах, не сопровождающихся смещением фрагментов. При переломах таранной кости ввиду, как правило, высокоэнергетического характера травмы такое бывает редко.
Иммобилизация. Иммобилизация позволит удержать нормальное положение костных фрагментов до тех пор, пока не наступит их сращение. Иммобилизация при переломах таранной кости продолжается от 6 до 8 недель. В течение этого периода вам будет необходимо ограничить или исключить нагрузку на стопу. Делается это с тем, чтобы создать условия для сращения костей без риска того, что в процессе лечения наступит их вторичное смещение.
Реабилитация. По прекращении иммобилизации доктор предложит вам программу реабилитации, которая поможет вам восстановить объем движений и силу стопы и голеностопного сустава.
Хирургическое лечение
При наличии смещения фрагментов добиться наиболее оптимальных результатов и предотвратить риски развития осложнений в будущем позволяет только внутренняя их стабилизация.
Открытая репозиция и внутренняя фиксация. В ходе этой операции костные фрагменты сначала возвращаются в свое нормальное анатомическое положение, а затем фиксируются специальными винтами или металлическими пластинками и винтами.
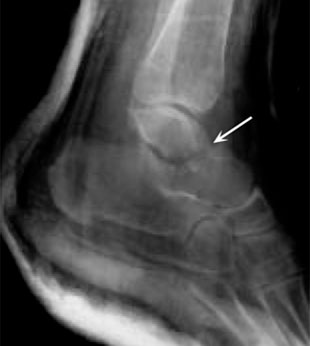
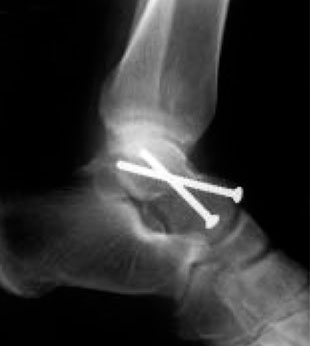
(Слева) На рентгенограмме представлен перелом таранной кости. (Справа) Костные фрагменты были фиксированы винтами.
Восстановительный период
Костная ткань обладает весьма значительным регенеративным потенциалом. Однако, чем тяжелее повреждение, тем дольше может продолжаться период заживления. После операции в зависимости от характера повреждения и предполагаемых регенеративных возможностей ваши стопа и голеностопный сустав будут обездвижены на протяжении 2-8 недель. В процессе лечения ваш лечащий врач скорее всего несколько раз назначит вам контрольную рентгенографию с тем, чтобы убедиться, что процесс заживления протекает как должно.
Обезболивание
После операции вы будете испытывать в той или иной мере выраженные болевые ощущения. Это неотъемлемая часть процесса заживления. Врач и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и тем самым ускорить процесс вашего восстановления.
Раннее начало движений
Многие специалисты рекомендует начинать движения в стопе и голеностопном суставе как можно раньше и руководствоваться при этом испытываемыми вами болевыми ощущениями. Пациентам, перенесшим хирургическое вмешательство, движения обычно рекомендуют начинать после заживления раны. При консервативном лечении восстановление движений в стопе и голеностопном суставе обычно начинаются по прекращении иммобилизации.
Физиотерапия
Занятия лечебной физкультурой направлены на восстановление движений в стопе и голеностопном суставе и укрепление окружающих мышц.
Нагрузка
Первое время, когда вам будет разрешена нагрузка, вам может понадобиться трость или специальный ботинок. Скорее всего вы не сможете полноценно опираться на стопу еще в течение 2-3 месяцев. При слишком раннем начале нагрузки может наступить вторичное смещение фрагментов, поэтому настоятельно советуем вам следовать рекомендациям вашего лечащего врача. По мере заживления перелома и купирования болевых ощущений вы сможете в большей степени нагружать травмированную стопу.
Осложнения после переломов таранной кости
Аваскулярный некроз (АВН)
При нестабильных переломах в момент травмы может произойти нарушение кровоснабжения таранной кости. Иногда в последующем кровообращение быстро восстанавливается и начинаются нормальные процессы сращения перелома, однако в других случаях костные клетки в отсутствие кровоснабжения начинают гибнуть, что ведет к постепенному и весьма сложно поддающемуся лечению коллапсу кости. Такое состояние носит название аваскулярного некроза (АВН) или остеонекроза с коллапсом кости.
По мере утраты костной массы начинается страдать и покрывающий кость суставной хрящ. В этих условиях суставная поверхность перестает быть ровной и гладкой, что ведет к развитию болевого синдрома, дегенеративным изменениям, ограничению движений и нарушению функции. Чем тяжелей перелом таранной кости, тем выше вероятность развития АВН. Даже при адекватном лечении, в т.ч. хирургическом, риска АВН избежать невозможно.
Посттравматический остеоартроз
Посттравматический остеоартроз — это вариант дегенеративного поражения сустава, развивающийся вследствие травмы этого сустава. Даже при нормальном сращении костей хрящ, покрывающий суставные поверхности костей, в полной мере не восстанавливается, что со временем приводит к развитию болевого синдрома и ограничению движений в суставе. Большинство переломов таранной кости приводят к развитию в той или иной мере выраженного остеоартроза голеностопного сустава. В наиболее тяжелых случаях, ограничивающих активность пациентов, может быть показано оперативное лечение, заключающееся в замыкании голеностопного сустава или его эндопротезировании.
Источник
Наш опыт лечения переломов таранной кости
Наш опыт лечения переломов таранной кости
Среди больных с повреждением костей стопы своей сложностью выделяются переломы таранной кости, которые в практике встречаются редко, a упоминания о проблеме в литературе немногочислены. Переломы таранной кости составляют 0,5-1,0% от всех переломов костей стопы, а вывихи — 1-2,5%. Целость этой кости является необходимым ус-ловием нормального функционирования наиболее важных для биомеханики суставов стопы [12;14; 16]. Высокий процент неудовлетворительных результатов лечения, даже после простого перелома таранной кости, делают вопрос актуальным. Таранная кость не имеет мышечного футляра и ее кровоснабжение осуществляется за счет мозаичной артериальной сети, проходящей в капсуле суставов стопы и окружающих сустав мощных связок [3;4;11;15]. При травмах такая сосудистая картина в ряде случаев обусловливает развитие асептического некроза. И еще, сама таранная кость в большей половине своей поверхности покрыта суставным хрящом, повреждение которого в своем роде тоже ухудшает результаты лечения. Плохие исходы, на наш взгляд, связаны с ошибкой диагностики, неправильно выбранной лечебной тактикой, неполноценным знанием местной топографической анатомии и, наконец, с неадекватной хирургической агрессией. В настоящее время непрерывный поиск эффектив-ных способов диагностики и лечения этого тяжелого повреждения продолжается.
Цель нашего исследования состояла в анализе методов диагностики и лечения переломов и переломо-вывихов таранной кости.
Материалы и методы.
Проанализированы результаты лечения 32 больных с различными и разной локализации переломами и переломо-вывихами таранной кости. Мужчин было 25, женщин — 7. Переломы без смещения имели 11 (34,3%) больных, со смещением — 18 (56,3%), у 3 (9,4%) пациентов имел место подвывих стопы в подтаранном суставе. У 28 больных были изолированные переломы, а в остальных наблюдениях (4) — как компоненты множественной и сочетанной травмы. Закрытые переломы и переломо-вывихи зарегистрированы у 24(75%) пациентов, открытые — в 8 (25%) случаях. Хирургическое вмешательство было проведено 23 (72 %) больным, 9 (28%) больных лечились консервативным методом.
Диагноз установливали на основании клинико-рентгенологических (в 3-х стандартных проекциях) данных и КТ-обследования, которое дает точную информацию о смещении и количестве отломков, о выраженности изменений в суставах стопы и др. [2]. Ряд авторов [8;9;11] при отсутствии КТ-данных для точной диагностики рекомендует обычное рент-генологическое исследование в пяти проекциях. Используются также специальные рент-генологические укладки в проекциях Броудена, Антонсена, Харриса, которые позволяют лучше визуализировать состояние суставных поверхностей подтаранного сочленения. Для уточнения сомнительного диагноза мы сочли нужным у 3 больных с переломом тела и блока таранной кости с небольшим смещением отломков 7-10 дневной давности провести КТ-обследование и получили достоверный ответ. Больные жаловались на боли и припухлость в области голеностопного сустава, ограничение активных движений. При осмотре по контурам голеностопного сустава имело место выраженное кровоизлияние, пальпация и осевая нагрузка были резко болезнены. В ряде случаев (5 больных) отломок сломанной таранной кости прямо выпячивался под кожей, угрожая ее перфорацией.
В группу традиционного консервативного лечения включили 9 больных с переломами в основном шейки таранной кости без смещения отломков и краевыми переломами. После спадения припухлости области голеностопного сустава гипсовую лонгету под прямым углом стопы превращали в глухую гипсовую повязку до верхней трети голени, в подошвенную часть которой вгипсовывали металлической супинатор. Продолжительность лечения в гипсовом «сапожке» составляла от 1,5 до 2 месяцев. После этого в течение 3-4 недель лечение продолжали в фиксаторе. Больным разрешалось передвигаться с костылями с незначительной нагрузкой и «ощущением пола». С полной нагрузкой больные стали ходить после консолидации перелома в среднем через 10-12 недель. У двух больных после спадения отека и преждевременной нагрузки на стопу наступило смещение перелома шейки таранной кости. Поднаркозно под контролем ЭОП-а произведена ручная репозиция отломков путем сильного вытяжения за передний отдел стопы по длине с помощью дуги, натянутой на спице. В поло-жении максимального подошвенного сгибания накладывалась глухая гипсовая повязка. Через 6-7 недель при замене гипсового сапожка стопу выпрямляли под прямым углом. Лечение длилось до 4 месяцев, полную нагрузку разрешали после 5-ого месяца.
По мнению ряда авторов [4:12;13;14;16] почти все переломы таранной кости со смещением отломков можно отрепонировать закрытым способом. Однако, после одной-двух неудачных попыток, при нормальном состоянии кожных покровов области голеностопного сустава целесообразным является открытое сопоставление отломков.
Хирургическое лечение применено у 23 больных: в 15 случаях — по поводу разных видов закрытого перелома со смещением и вывихом, а у 8 пациентов — по поводу открытого перелома таранной кости. Причем у 3 больных из 15 удалось закрытым путем восстановить целостность таранной кости и фиксировать отломки спицами.
Репозиция отломков и правильность проведения спиц необходимо контролировать электронно-оптическим преобразователем.
При оперативном лечении переломов таранной кости со смещением отломков мы придаем большое значение хирургическим доступам, которые базируются на знании сосудистой анатомии таранной кости. Сложность заключается в достаточном обнажении кости в зоне перелома без нарушения кровоснабжения [11;15]. В противном случае при поврежденнии во время травмы или при хирургическом вмешательстве внутренней дельтовидной связки происходит деваскуляризация кости, которая приводит к аваскулярному некрозу тела таранной кости [8;11]. Для проверки анатомических соотношений (особенно в случае ротационных смещений) некоторые авторы [7;16] предлагают одновременно производить два разреза — медиальный (проходит параллельно нормальной оси тараной кости и а. taloicularis) и латеральный (разрез типа Ollier). Мы — сторонники отдельных доступов. При переломах шейки без вывиха тела таранной кости нами осуществляются передне-наружный или передне-внутренный доступы. В ряде случаев может быть использован широкий и мало-травматичный медиальный доступ с отсечением внутренней лодыжки.
У четырех больных из группы с закрытыми переломами (из 15 больных) операция производилось в ургентном порядке в первые 6 часов после получения травмы, исходя из характера перелома таранной кости (повреждение шейки с вывихом тела). Неотложность хирургической тактики полностью оправдывала себя, поскольку в ряде случаев вывихнутое тело могло стать причиной острого нарушения кровообращения, механического сдавления пучка заднеберцовой артерии, некроза кожи и др. Осложнений. Операции осуществляли передне-наружным доступом, остеосинтез был выполнен двумя компрессирующими винтами в трех случаях, а у одного пациента — спицами. В 8 случаях остеосинтез был произведен одним из способов, включая и стержни Штеймана. С целью облегчения вправляюще — репозиционных движений при переломе-вывихе мы раскрывали щель голеностопного сустава путем одновременной тяги за полудугу аппарата Илизарова, фиксированную на натянутой на спице, проведенной через пяточную кость и за шило, введенное в тело тарана. В остальных 3 случаях (из 15 больных) имел место многооскольчатый, раздробленный перелом блока таранной кости, в связи с чем у двух больных таранная кость была удалена с последующим компрессионным артродезом и удлинением голени. У одного больного был произведен первичный артродез в голеностопном суставе. Во всех случаях рану зашивали без особенностей, только у двух пациентов из-за натяжения краев рану закрывали через неделю вторичными отсроченными швами. В послеоперационном периоде тактика лечения полностью совпадала с тактикой консервативного лечения (то есть, тот же гипсовый «сапожок» в аналогичных сроках иммобилизации).
В группе больных (8) с открытыми переломами или вывихами таранной кости хирур-гическая обстановка была сложнее [1;5;6;10; 13]. У четырех пациентов повреждение таранной кости было одним из элементов политравмы. Двое больных имели вторично-открытые переломы, а у 6 — открытые переломы разных степеней (I, II, III), причем у одного больного, наряду с переломом, имелся и ожог I-II степени в области нижней трети голени, который в дальнейшем превратился в III степень. У двух больных со вторично-открытым перелом шейки таранной кости со смещением и с подвывихом в подтаранном суставе одновременно на этой же конечности имелись и открытые переломы нижней трети костей голени II степени. После внеочагового остеосинтеза костей голени монтаж аппарата продолжался и на стопе. В аппарате создавалось дистракционное усилие по оси стопы с целью создания диастаза между суставными поверхностями таранной и большеберцовой костей в пределах 3-4 мм. Под ЭОП-ом удавалось мануально отрепонировать отломки и фиксировать двумя спицами с напайкой, проведенными во фронтальной плоскости, после чего дистракция уменьшалась.
В 3-х случаев у больных группы с открытыми переломами после безуспешной закрытой репозиции в аппарате осуществляли открытую адаптацию костных фрагментов таранной кости и фиксировали одним или двумя стержнями Штеймана, а аппарат внешней фиксации оставляли для временной разгрузки голеностопного сустава. У двух больных с открытым подвывихом в подтаранном суставе было произведено открытое вправление с трансартикулярной фиксацией голеностопного сустава.
Из всех наших исследуемых больных самый тяжелый случай был констатирован у больного с открытым переломом шейки таранной кости, вывихом ее тела, обширным раз-мозжением и загрязнением мягких тканей области голеностопного сустава, охватывающим нижнюю треть голени, химический ожог области голени I-II степени с площадью около 20 см². Были произведены ПХО раны, вправляющие-репозиционные манипуляции отломков таранной кости с помощью резьбовых стержней, которые использовали при монтаже стержневого аппарата. Отломки зафиксированы двумя спицами, а на рану были наложены сближающие редкие швы без натяжения.
Результаты и обсуждение.
Ближайщие и отдаленные результаты прослежены у 29 больных от 3 месяцев до 2 лет. В процессе лечения один раз в 2 месяца пациенты подвергались динамическому клинико-рентгенологическому обследованию для своевременного выявления каких-либо осложнений (в частности, развития аваскулярного некроза таранной кости). Появление тени относительной плотности на одном из снимков являлось уже настораживающим признаком.
Хорошие результаты лечения были зарегистрированы у 20 (68,9%) больных из групп с закрытыми переломами шейки таранной кости без смещения отломков и больных со смещением отломков и вывихами (или без вывихов), которым был произведен металло-остеосинтез. Больные особых жалоб не предъявляли. Ими отмечались лишь слабые боли и локальная припухлость после длительной ходьбы. Функция голеностопного сустава была в пределах нормы. Рентгенологически в конце года констатировались сросщиеся переломы таранной кости.
Удовлетворительные результаты получены у 6 (20,7%) пациентов. Они — из группы больных с открытыми переломами и вывихами. Ими предъявлялись жалобы на боли и отечность в области голеностопного сустава и стопы после физической нагрузки, длительной ходьбы и стояния. Движения в голеностопном суставе были ограничены из-за болей. Рентгенологически у четырех больных на фоне срастающихся переломов в ранней стадии обнаруживались единичные мелкие очаги с начальным явлением склероза и дефартроза в подтаранном сочленении. С целью торможения процесса этим больным назначились нестероидные противовоспалительные препараты, ранелат стронция («Бивалос») или ибандронат натрия («Бонвива») с кальцием-Д3 (фирма «Никомед»), сосудистые препараты. У двух пациентов при клиинко-рентгенологическом исследовании обнаружено незначительное оседание высоты тарана.
Неудовлетворительные результаты лечения установлены у 3 (10,4%) пострадавших (один больной — с открытым вывихом тарана и обширным повреждением мягких тканей, двое пациентов имели открытый перелом шейки с вывихом ее тела I-II степени). Эти больные жаловались на постоянные боли, которые усиливались после физической нагрузки. Контуры голеностопного сустава и стопы были сглажены, имело место варусное искривление пятки и переднего отдела стопы. Активные движения в голеностопном суставе из-за болей были резко ограничены. Констатировано выраженное снижение опороспособности нижней конечности. Рентгенологически были установлены: несращение переломов, отсутствие декальцинаций и остеопороз, тотальный склероз таранной кости (по контрасту — плотная кость), значительное оседание высоты таранной кости, дефартроз подтаранного сочленения. У этих больных в дальнейшем в связи с аваскулярным некрозом тарана производился таранно-большеберцовый артродез с одновременным удлинением голени по Илизарову.
Выводы.
- Переломы таранной кости относятся к сложным повреждениям стопы, лечение которых представляет особую сложность и требует поиска более эффективных способов лечения.
- Применение консервативных методов лечения переломов таранной кости возможно при отсутствии смещения либо при незначительном смещении отломков без повреждения суставных поверхностей.
- Заслуживает внимания метод открытой репозиции из наружного или внутренного доступа с отсечением внутренной лодыжки и металлоостеосинтеза спицами, стержнями и винтами.
- При тяжелых открытых переломах таранной кости особое значение приобретает внеочаговый остеосинтез аппаратами внешней фиксации.
- Неправильно сросщиеся или несросшиеся переломы, асептический некроз и пролапс таранной кости приводят к возникновению деформирующего артроза в подтаранном суставе и вызывают тяжелые функциональные нарушения стопы.
- При сложном многооскольчатом переломе блока таранной кости выбором оперативного лечения является первичный артродез подтаранного сочленения.
Литература
- Бейдик О.В. Остеосинтез стержневыми и спицестержневыми аппаратами внешней фиксации. Самара,«Перспектива; 2002; 208 с.
- Васильев А.Ю., Витько Н.К. и др. Спиральная КТ в диагностике травматических повреждений голеностопного сустава и стопы. Вестник рентгенологии и радиологии; 2002; 2; 34-38.
- Вейсман Ю.А., Лацис А.К. Артрография подтаранного сустава.Метод. реком.; Рига; 1982.
- Гудушаури Я.Г. Лечение вывихов и переломо-вывихов костей стопы с учетом регионарной гемодинамики. Автореф. дис. к.м.н.; Москва; 2000.
- Илизарова Г.А., Попова Л.А. Компрессионный артродез голеностопного сустава и других суставов стопы аппаратом Илизарова. Метод реком.; Курган; 1981; 22 с.
- Ли. А.Д., Баширов Р.С. Руководство по чрескостному компрессионно-дистракционному остеосинтезу. Томск; «Красное знамя»; 2002; 307 с.
- Мюллер М.Е., Алльговар М., Шейдер Р., Виллингер Х. Руководство по внутреннему остеосинтезу. Метод реком.; 1996; 613-614.
- Пахомов И.А., Прохоренко В.М., Садовой М.А. Диагностика и хирургическое лечение асептического некроза таранной кости (Болезнь Муше). Вестник травматол. и ортопед.; 2008; 1; 79-81.
- Прозоровский В.Ф. и др. Некоторые спекты лечения сложных переломов блока таранной кости. Ортопедия, травматология, протезирование; 2003; 4; 67-72.
- Стецула В.И., Веклич В.В. Основы управляемого чрескостного остеосинтеза. М., Медицина; 2003; 224 с.
- Тихилов Р.М., Фомин Н.А. и др. Современные аспекты лечения последствий переломов костей заднего отдела стопы. Травматология и ортопедия России; 2009; 2 (52); 144-148.
- Черкес-Заде Д.И., Каменов Ю.Ф. Хирургия стопы. Москва; 1995.
- Черкес-Заде Д.И., Каменов Ю.Ф. Лечение открытых переломов стопы. Метод. рек.; Москва; 1990.
- Якимов Л.А. Повреждение в области таранно-пяточного сустава. Автореф. дис. к.м.н.; Москва; 1990.
- Julian R., Nguyen H.V. Fractures of the calcaneus. Orthop.Clin.N.A.; 2001; 32(1); 35-52.
- Hellal W., Rowley D.L. et аl. Surgery of disorders of the foot and ankle. London; 1996.
12.10.2010 13666 Показ
Автор. Вардеванян Г.Г. Научный Центр Травматологии и Ортопедии МЗ РА, Ереван, Армения
Источник. Медицинский Вестник Эребуни 3.2010 (43)
Авторские права на статью (при отметке другого источника — электронной версии) принадлежат сайту www.med-practic.com
Источник