Симптом прилипшей пятки
Содержание статьи
Симптом «прилипшей пятки» (или Гориневской симптом) — это признак, характерный для перелома шейки бедренной кости. Он проявляется в том, что больной, который лежит на спине, не может приподнять выпрямленную ногу. У него возникает ощущение, как будто его пятка «прилипла» к кровати. Симптом связан с нарушением иннервации в тазобедренном суставе в связи с полученной травмой.
В нашей статье вы можете узнать о причинах, симптомах и принципах лечения перелома шейки бедра.
В травматологии перелом шейки бедра является одной из самых распространенных и тяжелых травм, особенно для пациентов пожилого возраста. Иммобилизация и длительный постельный режим могут привести к различным осложнениям, таким как пневмония, тромбоэмболия, развитие сердечной недостаточности, что в конечном итоге приведет к летальному исходу.
Как ломается шейка бедра
Если в результате воздействия травмирующих факторов у пострадавшего произошел перелом шейки бедра, в этом случае повреждается не только сама кость, но и кровеносные сосуды. У большинства пациентов при переломе костный отломок в виде головки и части шейки бедренной кости лишаются хорошего кровоснабжения, то есть к ним не поступает кровь, обогащенная кислородом и минеральными веществами, в результате чего они могут постепенно рассосаться и через некоторое время вообще исчезнуть. Такое патологическое состояние в травматологии называется остеонекрозом или аваскулярным некрозом (возникшим в результате нарушения кровоснабжения).
Учитывая, что костные отломоки (головка и шейка бедренной кости) лишены поступления оксигенированной крови, сами они практически никогда не срастаются, и на их месте образуется ложный сустав. У пожилых людей кровеносный сосуд, который проходит внутри связки головки бедра, как правило, уже закрыт, а также клинически выражены явления остеопороза, поэтому риск несращения в этом возрасте особенно велик.
Актуальность проблемы
Перелом в области шейки бедра является серьезной медицинской и социальной проблемой во всем мире. Это связано с высокой частотой ее распространенности и тяжелыми последствиями, которые возникают у пациентов. По статистическим данным, переломы в области шейки бедра составляют около 6 % всех костных повреждений. В травматологических отделениях стационаров 90% больных с этим диагнозом — люди пожилого возраста.
Пожилому человеку достаточно упасть с небольшой высоты, поскользнуться и удариться бедром, чтобы сломать эту кость. Женщины в возрасте старше 65 лет страдают от этого заболевания в три раза чаще, чем пациенты мужского пола в этой возрастной группе.
Это связано с низким уровнем эстрогенов в крови в постклимактерическом периоде, эти гормоны непосредственно связаны с обменом кальция в организме. Даже в экономически развитых странах Западной Европы и Америки около 30% пациентов престарелого возраста умирают в течение одного года от осложнений этого перелома, вернее, от патологических процессов, вызванных длительным нахождением человека в постельном режиме. До появления оперативного лечения этого вида травмы перелом шейки бедра обрекал пострадавшего на физические и моральные страдания, а его близких родственников на ежедневный уход за больным.
Причины
У пациентов старшего и пожилого возраста чаще всего перелом в области шейки бедра происходит из-за уменьшения прочности костей вследствие развития остеопороза. Остеопороз развивается у женщин в постменопаузе, у мужчин в престарелом возрасте он наблюдается гораздо реже. Если кость не крепкая, она может сломаться даже при небольшом падении на бедро с высоты человеческого роста.
Существует несколько факторов риска возникновения этого вида травмы:
- Неврологические заболевания;
- Психические заболевания;
- Ослабленное зрение;
- Употребление алкоголя;
- Онкологические заболевания;
- Дефицит массы тела;
- Недостаточность питания;
- Употребление лекарственных препаратов, которые влияют на кальциевый обмен;
- Сниженная физическая активность.
У пациентов старшего и молодого возраста перелом в области шейки бедра чаще всего случается при падении с большой высоты или при дорожно-транспортных происшествиях. Очень часто молодые пациенты с этим видом травмы поступают в травматологическое отделения стационаров в состоянии алкогольного опьянения, что несколько затрудняет диагностику и лечение.
Классификация
В современной травматологии с целью стандартизации подходов к лечению было разработано несколько подробных классификаций переломов шейки бедра.
Большое значение для прогноза выздоровления пациента и дальнейшего качества жизни является ход линии перелома на кости. В тех случаях, если линия очень близко расположена к головке бедренной кости, больше вероятность развития недостаточности кровообращения этой области и в последующем развития асептического некроза части бедренной кости и несращения перелома.
Классификация по анатомической локализации:
- Базисцервикальные (у пациента линия повреждения кости проходит через основание шейки бедра и достаточно удалена от головки кости). Этот вариант перелома более благоприятный в плане сращения кости;
- Трансцервикальные (у больного линия повреждения кости проходит непосредственно через шейку бедра);
- Субкапитальные (у пострадавшего линия перелома очень близко расположена к головке бедра). Этот вариант перелома менее благоприятный в плане сращения кости.
При диагностике и лечении очень важно учитывать, под каким углом проходит линия перелома по отношению к головке бедренной кости.
Классификация по степени выраженности угла перелома кости:
- Угол менее 30°;
- Угол от 30 до 50°;
- Угол более 50°. Если у пациента образуется более вертикальная линия перелома, то у него выше вероятность того, что перелом не срастется.
Классификация по степени смещения отломков
При рентгенологическом обследовании пациента можно выявить четыре степени смещения отломков кости. При первой степени происходит неполный перелом шейки бедра без видимого смещения отломков, а при четвертой степени у больного наблюдается полное разобщение фрагментов и отломков кости. Отсюда чем выше степень смещения фрагментов кости, тем хуже прогноз для сращения и восстановления физиологической функции нижней конечности.
Вывод: если рассмотреть все виды классификаций перелома, можно обобщить: чем более вертикально у больного расположена линия перелома и чем ближе она находится непосредственно к головке бедренной кости, а также чем старше пациент, тем более неблагоприятный прогноз в плане выздоровления и сращения.
Симптомы
- Нерезкая боль в области перелома;
- Боль усиливается при попытке больного пошевелить ногой или согнуть ногу в тазобедренном суставе;
- Очень редко бывает кровоподтек в верхней части бедра;
- Если врач-травматолог делает легкое поколачивание по пятке пациента, это вызывает у человека боль в тазобедренном суставе или в области паха.
- Травмированная нижняя конечность может быть несколько укорочена за счет того, что при переломе происходит смещение фрагментов костей относительно друг друга;
- Если больной лежит, у него наблюдается наружная ротация края стопы. Больной пытается уложить ногу на одеяло. При этом пациент не может изменить положение ноги самостоятельно, обычно ему требуется помощь медицинского персонала. Этот симптом также обусловлен смещением отломков костей относительно друг друга;
- «Симптом прилипшей пятки» характерен для перелома шейки бедра. Он проявляется в том, что больной не может самостоятельно оторвать пятку (или стопу) от горизонтальной поверхности кровати, на которой он лежит;
- Если больной самостоятельно пытается изменить положение тела или травмированной нижней конечности, ухватившись за край кровати, он может услышать хруст в месте перелома кости;
- Если врач- травматолог производит небольшое поколачивание в области большого вертела, у больного возникают болевые ощущения в тазобедренном суставе.
Диагностика
Диагноз ставится на основании:
- Анамнез (наличие факта травмы бедра);
- Жалобы больного;
- Объективный осмотр пациента;
- Дополнительные методы обследования (рентгенография бедренной кости в прямой и боковой проекции, КТ, ЯМР, сцинтиография).
Первая помощь
- Сразу после травмы вызвать «Скорую помощь»;
- Следует успокоить больного и уложить его на спину;
- Под голову больного можно положить небольшую подушечку, если в помещении или на улице прохладно — можно укрыть одеялом или верхней одеждой;
- Травмированную конечность трогать нельзя;
- Врач или фельдшер скорой помощи могут обезболить больного (например, ненаркотический анальгетик «Анальгин»50% — 2 мл ввести внутримышечно). В некоторых случаях можно использовать наркотические анальгетики, но всегда нужно помнить, что применение обезболивающих препаратов должно быть строго по показаниям и они могут «смазать» клиническую картину перелома, что может затруднить последующую диагностику;
- Если у пациента в результате травмы возникло повреждение кожных покровов, необходимо наложить асептическую повязку на рану;
- В том случае если у пострадавшего в результате травмы произошло повреждение крупных кровеносных сосудов, необходимо наложить жгут на конечность, но не более чем на 2 часа, и внутримышечно ввести этамзилат и викасол;
- Обязательно проводится иммобилизация поврежденной конечности при помощи шины. Она накладывается таким образом, чтобы происходил захват коленного и тазобедренного суставов;
- Если иммобилизация ноги у больного при помощи шины не проводится, то для госпитализации больного аккуратно укладывают на носилки, а небольшие мешочки с песком подкладывают с боков ноги и на передний отдел стопы;
- Пострадавший госпитализируется в травматологическое отделение стационара.
Лечение
Существует два основных метода лечения :
- Консервативное;
- Оперативное.
Консервативное лечение этого перелома проводится в том случае, если у больного существуют противопоказания к проведению операции, например, «свежий» инфаркт миокарда. Существует еще одно исключение — когда в населенном пункте нет квалифицированного хирурга- травматолога или специального оборудования, которое позволяет провести эту операцию.
Осложнения консервативного лечения:
- Несращение перелома;
- Рассасывание шейки, а в некоторых случаях и головки бедренной кости;
- Застойная пневмония;
- Тромбоэмболия легочных артерий;
- Пролежни в области крестца и ягодиц;
- Сердечно-сосудистые осложнения;
- Атрофия мышц нижней конечности;
- Контрактура суставов нижней конечности;
- Развитие психоэмоциональных нарушений (вплоть до психоза и депрессии);
- Тромбоз глубоких вен в области нижних конечностей.
Учитывая вышеперечисленные осложнения, можно сделать вывод, что основным методом лечения этого вида перелома является операция, которая способна не только вернуть физиологическую функцию нижней конечности, но и сохранить жизнь пациенту.
Преимуществом оперативного лечения перелома шейки бедра является то, что больной в самые ранние сроки после травмы становится на ноги и осуществляет активные движения. До того времени, как в травматологии появилось оперативное лечение перелома шейки бедренной кости, многие пациенты были обездвижены на несколько месяцев и умирали от различных осложнений.
В настоящее время на современном уровне развития медицины ситуация кардинально изменилась: чем раньше начнет ходить пациент при помощи ходунков или костылей, тем лучше прогноз на его выздоровление.
Молодые пациенты и люди среднего возраста после операции могут пройти курс реабилитации и вернуться к своей работе и привычной активной жизни.
Оперативное лечение
Выбор тактики лечения и вида операции зависит от нескольких факторов:
- Возраст больного;
- Сопутствующая патология;
- Хронические заболевания;
Существуют определенные стандарты лечения для определенной возрастной группы пациентов:
- Пациенты в возрасте до 65 лет, которые до травмы свободно передвигались и выходили на улицу. Им показано оперативное лечение с репозицией отломков и внутренней фиксацией при помощи штифта и болтов;
- Пациенты в возрасте старше 65 лет, которые также свободно передвигались и выходили на улицу, могли самостоятельно обслуживать себя. Такой группе больных проводится эндопротезирование с использованием современного двуполюсного эндопротеза (как правило, российского производства);
- Пациенты старше 75 лет, которые до получения травмы передвигались ограниченно, в пределах собственной квартиры, и практически не выходили на улицу. Больным в таком возрасте, если их сопутствующие заболевания не являются противопоказанием для проведения общего наркоза, проводится эндопротезирование с использованием однополюсного цементного эндопротеза.
Как вернуться к активной жизни
После проведенной операции пациенту на 2-3 день назначается лечебная гимнастика. Больной может выполнять статические и дыхательные упражнения, а также общеразвивающие упражнения для всех групп мышц под руководством реабилитолога. С 4-5 дня врач-травматолог разрешает больному сгибать и разгибать травмированную ногу в коленном и в тазобедренном суставах. В этот период больной может постепенно садиться на край кровати и опускать вниз оперированную ногу.
Не ранее чем через 2-3 недели после операции больному разрешается встать на костыли и постепенно расхаживаться по коридору стационара, но упор на травмированную ногу в это время делать нельзя. Врач-травматолог в зависимости от сложности перелома и общего состояния больного должен в индивидуальном порядке рассматривать сроки, когда пациенту можно будет делать нагрузку на оперированную ногу. Это временной промежуток от 1.5 до 6 месяцев. Больной должен сначала научиться ходить с двумя костылями по коридору или по улице, затем постепенно осваивать спуск и подъем по лестнице. Когда пациент будет чувствовать себя более уверенно, можно переходить на пользование одним костылем или бадиком.
Врач должен объяснить больному, почему нельзя начинать раннюю нагрузку на травмированную ногу.
Преждевременная физическая нагрузка на поврежденную нижнюю конечность может вызвать: смещение отломков, асептический некроз головки бедренной кости, несращение перелома, что в конечном итоге приведет к инвалидизации пациента.
Частичная нагрузка (но не более 30% массы тела больного) разрешается только через 3-4 месяца после операции, а полная нагрузка на ногу осуществляется не ранее чем через пол года. В течение этого срока больной должен заниматься лечебной физкультурой, делать физиопроцедуры и массаж. После проведенного курса реабилитационных мероприятий трудоспособность у молодых пациентов восстанавливается через 6-8 месяцев.
Пожилым пациентам независимо от вида лечения перелома назначаются поливитаминные препараты и кальций («Кальций -Д3 — никомед», «Кальцимин»), а также хондропротекторы (например,«Хондроксит»). Врач рекомендует пациентам ежедневно употреблять продукты, обогащенные кальцием и кремнием (молоко, кефир, сыры, орехи, цветная капуста, зелень), а также большое количество фруктов и овощей.
Люди старшего и пожилого возраста, несмотря на проведенное лечение и реабилитацию, редко восстанавливают функцию поврежденной нижней конечности. Их мучают боли в ноге и в области тазобедренного сустава, поврежденная конечность короче здоровой ноги и поэтому им приходится приобретать специальную ортопедическую обувь или стельки. При длительной ходьбе травмированная нога очень быстро устает, они хромают и передвигаются при помощи костылей или бадика.
Источник
Перелом таза: виды, симптомы, лечение
Переломы костей таза составляют 4-7% всех переломов костей скелета. Возникают они преимущественно вследствие прямой травмы (при падении с высоты, в автомобильных авариях, обвалах, от засыпания землей и т.п.) у людей трудоспособного возраста. Краевые отрывные переломы, как правило, наблюдаются у подростков и юношей. Разрывы лобкового симфиза случаются во время родов у женщин с узким тазом.
- Множественные переломы таза
- Переломы таза с нарушением целости тазового кольца
- Разрыв мочеиспускательного канала
- Повреждение прямой кишки и влагалища
- Переломы таза с нарушением целости переднего и заднего отделов тазового кольца
Множественные переломы таза
Множественные переломы таза относятся к тяжелым травмам с большой (около 1%) смертностью в догоспитальном этапе. Тяжелый травматический шок (около 30% случаев) при множественных переломах костей таза, в частности его заднего отдела, обусловленный раздражением большой зоны иннервации и массивной внутренней кровопотерей (2 л и более) вследствие кровотечения из венозных лакун губчатых костей и из поврежденных сосудов. Кроме этого, в некоторых случаях тяжесть обусловлена повреждением органов таза, что требует дополнительных методов диагностики и неотложных мер лечения.
В зависимости от механогенеза травмы переломы имеют различную локализацию и степень смещения отломков, что определяет тяжесть повреждения. В связи с этим различают следующие переломы таза:
1. Краевые переломы — переломы костей вне тазового кольца, которое образовано лобковым, симфизом, пограничной линией и мысом с переходом в пограничную линию на второй половине таза. К этой группе относятся переломы верхней или нижней подвздошной ости, крыла подвздошной кости, седалищного бугра, копчиковой и крестцовой костей ниже крестцово-подвздошного сустава.
2. Переломы таза без нарушения целости тазового кольца: перелом верхних ветвей одной или двух лобковых костей; одно- или двусторонние переломы седалищной кости; перелом одной ветви лобковой кости с одной стороны и седалищной — с другой,
3. Переломы таза с нарушением целости тазового кольца:
а) переломы переднего отдела тазового кольца: перелом обеих ветвей лобковой кости с одной или двух сторон; перелом лобковой и седалищной костей с одной или с обеих сторон (по типу бабочки); разрыв лобкового симфиза;
б) переломы заднего отдела тазового кольца (полукольца): вертикальный перелом крестцовой кости; разрыв крестцово-подвздошного сустава; вертикальный перелом подвздошной кости;
в) переломы переднего и заднего тазовых полуколец: вертикальный перелом Мальгеня (перелом лобковой, седалищной и подвздошной костей на одной стороне); перелом Вуаллемье (перелом горизонтальной ветви лобковой и седалищной костей вместе с вертикальным переломом крестцовой); диагональный перелом Нидерле (перелом лобковой и седалищной костей с одной стороны и перелом подвздошной — с другой); переломовывих таза (перелом лобковой и седалищной костей с разрывом крестцово-подвздошного сустава); разрыв лобкового симфиза с переломом или вывихом подвздошной кости.
4. Переломы вертлужной впадины:
а) переломы крыши вертлужной впадины с задним вывихом бедра (относят также к краевым переломов);
б) перелом дна вертлужной впадины с центральным вывихом бедра.
5. Переломы таза с повреждением его органов (мочеиспускательного канала, мочевого пузыря, прямой кишки, влагалища).
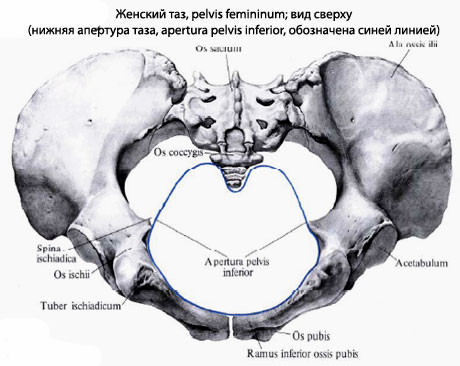
Симптомы и диагностика. Краевые переломы и переломы без нарушения целости тазового кольца (первые две группы) относятся к сравнительно легким переломов, поскольку при них, как правило, не бывает шока, а кровопотеря незначительна. Общее состояние больного нетяжелое; жалуется на боль в области перелома, а иногда может даже ходить. При переломах передней подвздошной ости или крыла подвздошной кости возникает характерный симптом заднего хода, когда больному легче идти спиной вперед, потому что в этом случае не сокращаются и не натягиваются мышцы, которые прикрепляются в области перелома.
При переломах лобковой кости иногда возникает симптом прилипшей пятки, поскольку при попытке поднять ногу подвздошно-поясничная мышца, которая перекидывается через кость, сокращаясь, нажимает на область перелома и вызывает боль. Если больному пассивно поднять ногу (согнуть бедро до 90 °), то он удерживает ногу потому, что направление действия этой мышцы выходит за пределы лобковой кости.
При переломах вертлужной впадины преобладает клиника вывиха бедра (нарушается линия Шемакера, расстояние между вертлюгом и верхней передней подвздошной остью уменьшена). Диагностика переломов таза основывается в основном на данных анамнеза и рентгенологического исследования, локальной болезненности при пальпации, общем состоянии больного.
Переломы таза с нарушением целости тазового кольца
Переломы таза с нарушением целости тазового кольца составляют около 50% и относятся к тяжелым травмам том, что большинство случаев сопровождается шоком, а иногда повреждением тазовых органов.
Клинически — положение больного вынужденное, нижние конечности полусогнуты, а бедра несколько разведены (положение лягушки — Волковича), при разрывах лобкового симфиза — бедра сведены. Попытки развести или свести их резко увеличивают боль. Хорошо выражен симптом прилипшей пятки. Активные движения через боль невозможны. На промежности и мошонке видно гематому, но синяк, как правило, появляется через несколько часов или через сутки. Пальпаторно определяются локальная боль, а при разрыве лобкового симфиза — щель и диастаз в этой области. Резко увеличивается боль при сжатии таза, нажатии на крылья подвздошных костей (симптом Вернея) или при их разведении (симптом Ларрея), что не следует делать у тяжелых больных.
Измерением расстояния от мечевидного отростка до передней подвздошной ости определяют степень смещения половины таза кверху при переломах Мальгеня. Рентгенографически в переднезадней проекции уточняют характер перелома таза и степень смещения отломков.
Очень важно своевременно диагностировать повреждения органов таза при его переломах, которые составляют около 3% случаев. Несвоевременная диагностика приводит к гнойно-септическим осложнениям или даже смерти больного.
Разрыв мочеиспускательного канала
Разрыв мочеиспускательного канала случается чаще и возникает в его фиксированной перепончатой части. Различают полные и неполные разрывы канала мочеиспускательного канала.
Симптомы разрыва:
1) капля крови в наружном отверстии мочеиспускательного канала;
2) задержка мочеиспускания;
3) позывы на мочеиспускание;
4) увеличен в объеме мочевой пузырь;
5) затруднение или невозможность катетеризации.
В случае необходимости диагноз уточняют рентгеноконтрастной уретрографией.
Разрыв мочевого пузыря по частоте занимает второе место. При травме, как правило, разрывается переполненный мочевой пузырь. Различают разрывы мочевого пузыря внутри- и внебрюшинные.
Признаки разрыва мочевого пузыря:
- небольшое количество мочи с примесью крови, выделяется во время катетеризации;
- задержка определенного количества раствора фурацилина (1: 5000) после введения его в пузырь через катетер;
- отсутствие контуров пузыря при перкуторном и пальпаторном исследовании;
- отсутствие четких контуров стенки пузыря на контрастной цисторентгенограме и распространение контрастного вещества за пределы пузыря;
- раздражение брюшины, экссудат в боковых каналах брюшной полости, что проявляется перкуторно, положительный симптом Блюмберга при внутрибрюшинных разрывах пузыря, когда уже начался перитонит.
Повреждение прямой кишки и влагалища
Повреждение прямой кишки и влагалища встречаются редко; обнаруживаются преимущественно при пальцевом и визуальном обследовании (ректороманоскопом и зеркалом).
Лечение. При переломах таза большое значение имеет своевременная и качественная первая медицинская помощь. Прежде всего, необходимо оценить общее состояние больного, соответственно тяжести травматических повреждений. Осмотрев больного, определив характеристики пульса, артериального давления, дыхания и поведение больного, решают, в каком объеме следует оказать первую медицинскую помощь на месте несчастного случая.
Если больной находится в состоянии шока, проводят комплекс противошоковой терапии с тем, чтобы улучшить общее состояние и доставить в больницу. Прежде пытаются снять боль введением 2 мл 1% раствора промедола, правильным вложением больного в позе лягушки (валик, одеяло под колени) на твердых носилках, немедленным налаживанием системы для внутривенного переливания противошоковых жидкостей (крупномолекулярных декстранов, которые долго держатся в кровяном русле ), катетеризацией подключичной вены, внутритазовой анестезией по Селиванову-Школьникову.
Техника анестезии. После анестезии кожи, отступив на 1 см внутрь от передней верхней подвздошной ости, вкалывают длинную иглу и, направляя ее перпендикулярно к телу больного, соскальзывают по внутренней пластинке подвздошной кости вглубь, постепенно вводя 0,25% раствор новокаина. Примерно на глубине 10-12 см острие иглы попадает в гематому на месте перелома, проверяющие отсосом крови. В некоторых случаях можно почувствовать, что игла вошла в осколок.
При односторонней анестезии вводят 200-250 мл 0,25% раствора новокаина, а при двусторонней — по 200 мл с каждой стороны. Введением значительного количества слабого раствора новокаина достигают не только обезболивающего эффекта, но и повышение внутритазового давления.
Врач по рации связывается с диспетчером станции скорой медицинской помощи и просит предупредить лечебное учреждение, куда должны доставить тяжелобольного, чтобы подготовились к дальнейшим диагностических и лечебных мероприятий.
При краевых переломах таза и переломах без нарушения целости тазового кольца общее состояние больного нетяжелый, поэтому ограничиваются введением обезболивающих лекарственных средств, правильным вложением больного на носилках и доставляют его в больницу.
В условиях стационара больных с переломами переднего отдела таза укладывают на щит, а нижних конечностей — на шины Белера, чтобы расслабить мышцы, которые крепятся на участках переломов. Предварительно делают местную анестезию 20-30 мл 1% раствора новокаина. Срок постельного режима 2-3 недели. За это время проводят ЛФК и массаж. Срок нетрудоспособности 4-6 недель.
Больных с переломами крестцовой кости и копчика укладывают на такой же срок на широкий валик или в гамак, чтобы разгрузить участок перелома. Но самое главное — избавить больного боли, вызванной смещением отломков или самой травмой. При значительных смещениях отломков крестцовой кости или копчика допустимая осторожна репозиция пальцами через прямую кишку (под местной или эпидуральной анестезией). Однако этой манипуляции остерегаются, чтобы не травмировать слизистой оболочки кишки, хотя в умелых руках она эффективна и безопасна. Если есть боль, после репозиции через день повторяют эпидуральную блокаду (вводят 4-5 мл 1% раствора новокаина), назначают свечи с анальгетическими средствами, теплые клизмы с экстрактом крушины для легкого ослабления и диету.
Кокцигодиния — очень неприятное осложнение таких переломов в отдаленном периоде. В этих случаях следует прибегнуть к консервативному лечению или до операции — удалению копчика. Эта надоедливая боль — фантомная, вследствие неправильного лечения больных в течение первых дней после травмы (недостаточная репозиция перелома и неустраненная боль).
Больных с переломами костей таза и нарушением целости переднего отдела тазового кольца без смещения отломков кладут на твердую кровать в положение лягушки (Волковича) сроком на 5-6 недель.
При переломах таза со смещением отломков наряду с противошоковой терапией, в том числе и повторной внутритазовой анестезией, больного укладывают в положение Волковича с манжетковыми тягами за обе голени. При переломах типа бабочки для расслабления прямых мышц живота больному придают положение полусидя, а при разрыве лобкового симфиза накладывают гамак, с помощью которого адаптируют и удерживают лобковые кости. Чрезмерное сжатие таза гамаком при переломах типа бабочки или при разрывах симфиза иногда обусловливает еще более смещение — перекос таза, боковые захода и угловое смещение лобковой и седалищной костей. Поэтому применяют аппарат — ортез Трубникова или Ковалева, которым сжимают таз во фронтальной плоскости и после репозиции удерживают 7-8 недель.
Предложены также другие аппараты, например стержневой. Стержни вводят в подвздошные кости через передние верхние подвздошные ости и соединяют их между собой штангами, регулируемые. С помощью аппарата репонируют кости таза и фиксируют их до полного сращения.
Переломы таза с нарушением целости переднего и заднего отделов тазового кольца
Они известны также как переломы Мальгеня; относятся к тяжелейшим травмам, при которых смещается вся половина таза. В комплекс противошоковой терапии входит репозиция переломов таза, которую проводят с помощью системы скелетного вытяжения. Больного кладут на приподнятую в ногах ортопедическую кровать (противовес), а нижние конечности — на шину Белера, причем симметрично, чтобы не перекосить таз. Спицу Киршнера проводят через дистальный метаэпифиз бедренной кости на стороне перелома таза и накладывают извлечения. В зависимости от силы мышц и массы тела груз (7-12 кг) дозируют индивидуально, контролируя степень вправление измерением расстояния от мечевидного отростка до остей подвздошных костей или рентгенологически. Для того чтобы удержать таз в правильном положении, накладывают дисциплинирующие манжетки тяги за обе голени грузом 2-3 кг. После репозиции отломков груз уменьшают.
Во время пребывания в постели больному проводят массаж, ЛФК, уход. Через 1,5-2 мес систему извлечения сбрасывают и позволяют ходить на костылях в течение 4-5 мес.
При переломах таза с разрывом лобкового симфиза или крестцово-подвздошного сустава следует изготовить на протезном заводе пояс-тазоудержатель и только в нем ставить больного на ноги. Срок нетрудоспособности в среднем 6 мес, но людей тяжелого физического труда временно (до года) переводят на инвалидность. При несвежих разрывах больных оперируют.
Больных с переломами участка вертлужной впадины в зависимости от степени смещения отломков лечат консервативно или оперативно. При переломах крыши вертлужной впадины без смещения отломков, чтобы предупредить возможное вторичное смещение и вывих бедра, лечат с помощью скелетного вытяжения, наложенного за надмыщелковый область бедра. Конечность укладывают на шину Белера. Груз для извлечения рассчитывают индивидуально (условная масса конечности 4-сила сокращения мышц). На извлечении через 3 недели начинают пассивные движения в суставах с помощью петли на уровне коленного сустава. Через 6 недель извлечения снимают и позволяют ходить на костылях без нагрузки ноги. Нагрузка возможно лишь через 2-2,5 мес.
При переломах крыши вертлужной впадины со смещением отломков и задним вывихом бедра лечат также скелетным извлечением за бедро на шине Белера. С помощью груза (12-14 кг) по оси бедра и бокового скелетного вытяжения за вертлюг или петли в верхней трети бедра (3-4 кг) постепенно вправляют вывих и смещенный обломок крыши.
Форсированное вправление иногда приводит к разворачиванию обломков крыши от резкого перерастяжения связочно-капсульного аппарата сустава. После вправления головки бедренной кости боковую тягу снимают и уменьшают извлечения по оси конечности до 8-10 кг. Систему извлечения снимают через 2-2,5 мес и позволяют ходить на костылях, а после 3,5-4 мес — дозировано нагружать ногу.
В случаях неудачного вправления отломков или недостаточного вправления вывиха через защемление капсулы сустава показана открытая репозиция вывиха бедра и обломки крыши вертлужной впадины с фиксацией его к ложу винтами или короткими гвоздями. Перелом таза с повреждением его органов требует наряду с противошоковой терапией диагностических приемов и неотложных лечебных средств.
При разрывах мочеиспускательного канала, если не удалось ввести в мочевой пузырь катетера, чтобы избежать мочевой инфильтрации тканей, выполняют ургентную операцию. Оптимальным вариантом является первичное сшивание или пластика мочеиспускательного канала на катетере. Однако, учитывая тяжелое общее состояние больного, целесообразнее ограничиться эпицистотомией с дренированием пузыря резиновой трубкой.
Разрезом по белой линии живота над лобком забрюшины обнажают мочевой пузырь. Подхватывают его стенку двумя нитями-держателями и между ними, на диаметр резиновой трубки, вскрывают пузырь. Чтобы моча не попала в ткани, рану обкладывают марлевыми салфетками. Введенную в пузырь трубку герметизируют наложением нескольких швов. Применение в данном случае кисетного шва необязательно. Рану послойно сшивают и дренируют залобковое (Ретциуса) пространство резинотехнических марлевой полоской на 24 часа. Пластическое восстановление мочеиспускательного канала проводят в плановом порядке — после сращения таза. При рубцовых сужениях уретры проводят бужирование.
У больных с разрывом мочевого пузыря (как позабрюшинного, так и внутрибрюшинного) в ургентном порядке герметично зашивают место разрыва и дренируют пузырь с помощью катетера, введенного через неповрежденный мочеиспускательный канал. Большинство хирургов, боясь случайного выпадения катетера и возникновения недостаточности швов от переполнения мочевого пузыря, заканчивают операцию наложением эпицистостомы (на 10-14 дней).
При повреждении прямой кишки проводят неотложную операцию — наложение сигмостомы с сечением стенки выведенной кишки на половину ее диаметра через 6-10 час. Наложение противоестественного заднего прохода нецелесообразно.
Разрывы влагалища при тяжелом состоянии больного не требуют ургентного зашивания, поэтому можно ограничиться его тампонадой на несколько дней. При повреждении тазовых органов назначают антибактериальную терапию и другие лечебные средства, проводят периодическое промывание мочевого пузыря растворами антисептиков, следят за функциями органов и общим состоянием больного.
Источник